Курсовая работа: Наблюдение и уход за больными с деформирующим остеоартрозом
Курсовая работа: Наблюдение и уход за больными с деформирующим остеоартрозом
КАФЕДРА ТЕРАПИИ
КУРСОВАЯ РАБОТА
«Наблюдение и уход за больными с деформирующим остеоартрозом»
Пенза 2010
содержание
ВВЕДЕНИЕ
ЭТИОЛОГИЯ
ПАТОГЕНЕЗ
КЛИНИЧЕСКАЯ КАРТИНА
МЕТОДЫ ДИАГНОСТИКИ
Рентгенодиагностика остеоартроза
Магнитно-резонансная томография (МРТ)
Сонография (УЗИ)
Артроскопия
ЛЕЧЕНИЕ
Лечебная физическая культура (ЛФК)
Фармакотерапия
Внутрисуставная оксигенотерапия
Лазерная терапия
Санаторно-курортное лечение
Эндопротезирование суставов
Оперативное вмешательство
Уход за больными с деформирующим остеоартрозом
ЛИТЕРАТУРА
РЕСУРСЫ ИНТЕРНЕТА
Введение
Деформирующий остеоартроз — хроническое прогрессирующее дегенеративное заболевание суставов, характеризующееся деградацией суставного хряща с последующими изменениями в субхондральной кости и развитием краевых остеофитов, приводящее к потере хряща и сопутствующему поражению других компонентов сустава (синовиальная оболочка, связки).
При проведении Международной декады заболеваний костей и суставов (2000–2010) выделены следующие заболевания, имеющие наиболее важное медико-социальное значение для общества: остеоартроз, остеопороз, боль в нижней части спины, ревматоидный артрит, травматические повреждения. Частота остеоартроза прогрессирующе увеличивается с возрастом. В связи с существенным постарением населения, в том числе и украинской популяции, вопросы профилактики и лечения этого заболевания приобретают особую актуальность.
Остеоартроз — наиболее распространенная форма суставной патологии. Рентгенологические признаки остеоартроза встречаются у большинства лиц старше 65 лет и приблизительно у 80% людей старше 75 лет. 11 % лиц старше 60 лет имеют симптоматический (с клиническими проявлениями) остеоартроз коленных суставов. Среди жителей США старше 30 лет симптоматический остеоартроз коленных суставов встречается приблизительно у 6%, а симптоматический остеоартроз тазобедренного сустава — приблизительно у 3% населения.
Распространенность заболевания изучена при проведении эпидемиологических исследований. Частота остеоартроза увеличивается с возрастом, при этом очевидны половые различия. До 50-летнего возраста распространенность остеоартроза в большинстве случаев выше у мужчин, чем у женщин. После 50 лет остеоартроз коленных суставов, суставов кисти и стопы чаще наблюдается у женщин. В популяционных исследованиях частота и распространенность заболевания увеличивается в 2-10 раз за период от 30 до 65 лет и продолжает увеличиваться с возрастом.
Остеоартроз развивается преимущественно в среднем и пожилом возрасте, в молодом возрасте может встречаться после перенесенных травм суставов, воспалительных процессов, у пациентов с врожденной патологией опорно-двигательного аппарата. Так, если в возрасте до 29 лет болеет 8,4 человека на 1000 населения, в 30-39 лет — 42,1; 40-49 лет — 191,9; 50-59 лет — 297,2; то в 60-69 лет — 879,7 на 1000 человек. В большинстве исследований остеоартроз тазобедренного сустава (коксартроз) более чем в 2 раза чаще наблюдается у мужчин, при этом женщины чаще страдают остеоартроз коленного сустава (гонартроз). Хотя развитие остеоартроз и не влияет на жизненный прогноз, заболевание является одной из основных причин преждевременной потери трудоспособности и инвалидности, хронического болевого синдрома, значительно снижающего качество жизни пациентов.
Этиология
Остеоартроз является результатом действия механических и биологических факторов, которые нарушают процессы образования клеток суставного хряща и субхондральной кости. Он может быть инициирован многими факторами, включая генетические, эволюционные, метаболические и травматические.
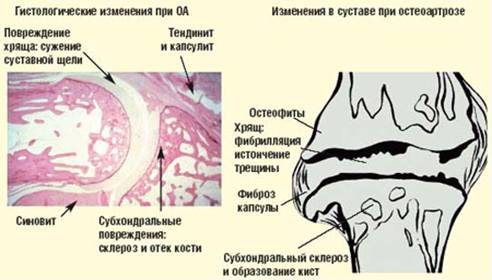
Остеоартроз поражает все ткани синовиальных суставов. Заболевание проявляется морфологическими, биохимическими, молекулярными и биомеханическими изменениями в клетках и матриксе, которые приводят к размягчению, разволокнению, изъязвлению и уменьшению толщины суставного хряща, а также к остеосклерозу с резким утолщением и уплотнением кортикального слоя субхондральной кости, формированию остеофитов и развитию субхондральных кист.
Принято выделять первичный и вторичный остеоартроз.
Первичным (идиопатическим) остеоартроз называют в тех случаях, когда не удается выявить непосредственную причину его возникновения. К первичному относят, в частности, остеоартроз суставов кистей, при котором имеются основания предполагать существование генетически детерминированной аномалии структуры хрящевой ткани. Вторичный остеоартроз является следствием различных заболеваний, травм и аномалий развития опорно-двигательного аппарата. При этом поражаются преимущественно крупные суставы нижних конечностей (коленные и тазобедренные), а также первые плюснефаланговые суставы. Одними из наиболее частых причин вторичного остеоартроза являются травмы суставов, а также различные аномалии развития суставов и образующих их костей: врожденная дисплазия тазобедренных суставов, варусное (О-образное) или вальгусное (Х-образное) отклонение оси голени по отношению к оси бедра, дефекты развития или положения надколенника (дисплазия, высокое стояние и др.), стоп (короткая или длинная первая плюсневая кость, полая или плоская стопа) и др. Вторичный остеоартроз может быть следствием хронических заболеваний суставов различной этиологии (ревматоидный артрит, пирофосфатная артропатия и др.), деформаций суставных концов костей или системных метаболических заболеваний, при которых преимущественно страдает хрящевая ткань (охроноз). Известен также эндемический остеоартроз (болезнь Кашина-Бека), наблюдающийся в определенных местностях и обусловленный краевыми особенностями минерального состава пищевых продуктов и воды.
Возникновение и течение деформирующего хронического остеоартроза связывается в настоящее время с влиянием целого ряда факторов, одни из которых рассматриваются как необходимые и достаточные для развития болезни, другие - как необходимые, но сами по себе недостаточные, третьи - как предрасполагающие, но не обязательные. Определенное значение повышенного физического напряжения и частой травматизации сустава в развитии заболевания сейчас уже не подлежит сомнению и убедительно аргументируется следующими фактами:
· Деформирующий остеоартроз чаще поражает суставы нижних конечностей, которые являются наиболее нагруженными;
· Отмечаются случаи возникновения болезни вслед за прямой одиночной травмой сустава;
· Весьма подвержены остеоартрозам представители наиболее тяжелых профессий - горняки, грузчики;
· Так называемые профессиональные остеоартрозы поражают именно те суставы, которые принимают наиболее активное участие в том или ином виде труда: локтевые суставы − у работающих с пневматическими молотками, ключично-акромиальные суставы − у бурильщиков, пястно-фаланговый сустав большого пальца кистей − у столяров, шляпных мастеров и др., лучезапястные суставы − у маляров, плечевые − у кузнецов и т. д.;
· Относительно часто развивается остеоартроз нижних конечностей у тучных людей;
· При поражении полиомиелитом одной конечности нередко развивается остеоартроз в области другой, здоровой конечности, на которую приходится повышенная нагрузка;
· Особенно выраженные дегенеративно-деструктивные изменения при остеоартрозе развиваются в наиболее нагруженных участках суставных поверхностей;
· Прямое травмирование суставов и, в частности, суставного хряща в эксперименте приводило к развитию остеоартроза;
Накладывают отпечаток на развитие и прогрессирование остеоартроза негенетические (ненаследуемые) множественные факторы, такие как:
ü возраст, остеопороз;
ü избыточная масса тела;
ü нарушение эндокринного баланса организма, в том числе снижение секреции эстрогенов (постменопаузальный период);
ü метаболические нарушения в организме;
ü дефицит в организме микроэлементов;
ü нарушение развития (дисплазия) и приобретенные заболевания костей и суставов;
ü нейродистрофические проявления патологического процесса в пояснично-крестцовом (синдром пояснично-подвздошной мышцы), или в шейном отделе позвоночника (плече-лопаточный периартрит);
ü воспалительный процесс в суставе.
Следующие факторы риска остеоартроза — факторы окружающей среды:
v переохлаждение;
v нарушение экологического равновесия;
v действие химических токсинов;
v травма сустава, повторяющиеся микротравмы;
v операции на суставах (например, менискэктомия);
v род занятий и физическая активность на работе.
Патогенез
В основе патогенеза остеоартроза лежат нарушения молекулярной структуры гиалинового хряща. Суставной хрящ представляет собой высокоспециализированную ткань, в которой происходят процессы ремоделирования, включающие как деградацию, так и синтез экстрацеллюлярного матрикса, составляющего основу хрящевой ткани. Особое значение для нормального функционирования хряща имеет соотношение в ткани коллагена, протеогликанов, неколлагеновых гликопротеинов и воды.
Ключевая роль при этом отводится хондроцитам — высокодифференцированным клеткам хрящевой ткани, которые по невыясненным до конца причинам при остеоартрозе начинают продуцировать «неполноценные» низкомолекулярные белки матрикса (соединительной ткани хряща), что снижает амортизационные свойства хряща. Хондроцит обладает значительной чувствительностью к содержанию протеогликанов в окружающем матриксе хряща и быстро реагирует на их изменения. Состояние хряща зависит от равновесия анаболических и катаболических процессов, причем интенсивность катаболических процессов усиливают цитокины (интерлейкин-1, фактор некроза опухоли-α), циклооксигеназа-2, металлопротеиназы (коллагеназа, стромелизин), продуцируемые как хондроцитами, так и клетками синовиальной оболочки и субхондральной кости. С другой стороны, для восстановления хрящевой ткани важна синтетическая репаративная активность хондроцитов. Здесь большое значение придается факторам роста, особенно инсулиноподобному и трансформирующему, а также морфогенетически измененным костному и хрящевому белкам.
При прогрессировании остеоартроза в результате происходящих дегенеративных процессов хрящ размягчается, разрыхляется. В нем появляются трещины, простирающиеся до кости.
Костные суставные поверхности, лишенные амортизации из-за деструкции хрящевой ткани, испытывают повышенную и неравномерную механическую нагрузку. В субхондральной кости появляются зоны динамической перегрузки, которые вызывают перераспределительные нарушения микроциркуляции. Это способствует возникновению субхондрального остеосклероза, кистовидной перестройки, изменению кривизны суставных поверхностей и образованию краевых костно-хрящевых разрастаний — остеофитов.
Особая роль в патогенезе остеоартроза отводится синовиту, морфологически характеризующемуся умеренно выраженными пролиферативными и экссудативными реакциями (гиперплазией синовиальной оболочки и ее мононуклеарной инфильтрацией), наиболее выраженными в местах прикрепления синовии к хрящу с последующим исходом в склероз и липоматоз (повышенное отложение жира в клетках и тканях). В субхондральной кости выявляются микропереломы, утолщение костных трабекул и остеофитоз. Экссудативно-пролиферативные реакции как в субхондральной кости, так и в синовиальной оболочке протекают на фоне нарушений региональной гемодинамики и микроциркуляции с развитием тканевой гипоксии. В последующем прогрессирование болезни принимает, по сути, необратимый характер.
Большое значение в развитии остеоартроза имеют иммунные нарушения. Разрушение протеогликанов хряща сопровождается развитием иммунных реакций клеточного и гуморального типа. Сенсибилизация продуктами распада Т- и В-лимфоцитов проявляется повышенной выработкой лимфокинов и образованием иммунных комплексов, а также, возможно, образованием аутоантител к хрящевой ткани, ткани синовиальной оболочки. Это приводит к прогрессивному фиброзу синовиальной оболочки, патологическому изменению синовиальной жидкости, нарушению питания хряща. Выработка неполноценной синовиальной жидкости поддерживает прогрессирование дегенеративных изменений в суставном хряще.
Еще одним важным фактором, ведущим к более частому развитию остеоартроза, являются избыточные нагрузки на суставы. Так установлено, что чаще болеют лица, занятые тяжелым физическим трудом на протяжении более 5 лет. Чаще всего при остеоартрозе в процесс вовлекаются нагрузочные суставы (коленные, тазобедренные), мелкие суставы кистей (дистальные и проксимальные межфаланговые суставы кистей) и позвоночник. Профессиональные нагрузки, связанные со сгибанием коленных суставов, сидением на корточках и хождением по лестницам являются высоким риском развития остеоартроза коленного сустава, в то время как поднятие тяжестей, тяжелая физическая работа связаны с риском развития коксартроза. Однако оздоровительные физические упражнения, такие как бег, не увеличивают риск развития остеоартроза при отсутствии биомеханических нарушений в суставах.
У людей с избыточной массой тела наблюдается высокая частота остеоартроза коленных суставов. Потеря веса при ожирении может уменьшать риск развития остеоартроза. В Фрименгеймском исследовании женщины, снизившие свой вес в среднем на 11 фунтов, уменьшили риск развития остеоартроза коленных суставов на 50%. Взаимосвязь увеличенной массы тела с остеоартрозом тазобедренных суставов менее выражена, чем при остеоартрозе коленных суставов. Как правило одностороннее поражение тазобедренного сустава не связано с избыточным весом, в отличие от двухсторонней локализации.
Перегрузка коленных и тазобедренных суставов ведет к повреждению хрящевой ткани и нарушениям в связочном аппарате, а также в других поддерживающих структурах. У лиц с избыточным весом в большинстве случаев повышен риск развития остеоартроза коленных и тазобедренных суставов. В некоторых, но не в большинстве исследований сообщено о взаимосвязи между избыточным весом и остеоартроз кистей, предполагается, что метаболические нарушения могут выступать в роли посредника (например, диабет или нарушение липидного обмена), однако достоверно такой посредник не был обнаружен.
Клиническая картина
Основными клиническими проявлениями деформирующего остеоартроза являются:
¨ боль;
¨ деформация;
¨ тугоподвижность сустава;
Боль в суставе — наиболее частый и выраженный симптом при остеоартрозе, носит неоднородный характер. Причинами ее могут быть деструктивные процессы в хрящевых и субхондральных структурах, нарушения микроциркуляции, особенно при затруднении венозного кровотока в спонгиозной части кости, фиброз капсулы сустава, воспалительный процесс в мягких околосуставных тканях, спазм близлежащих мышц и реактивный синовит.
В целом для заболевания характерен механический ритм болей — возникновение боли под влиянием дневной физической нагрузки и стихание за период ночного отдыха, что связано со снижением амортизационных способностей хряща и костных подхрящевых структур к нагрузкам. При этом происходит прогибание костных балок в сторону спонгиозной кости.
| Вариант болевого синдрома | Клинические особенности |
|
Механические боли |
Возникают при нагрузке на сустав, больше к вечеру, стихают полсе ночного отдыха |
|
Стартовые боли |
Возникают при наличии реактивного синовита в начале ходьбы, затем быстро исчезают и возобноляются при продолжающейся физической нагрузке |
|
Боли, связанные с наличием тендобурсита и периартроза |
Возникают только при движениях, в которых участвуют пораженные сухожилия |
|
Боли, связанные с венозной гиперемией и стазом крови в субхондральной кости на фоне внутрикостной гипертензии |
Возникают ночью, исчезают утром при ходьбе |
|
Рефлекторные боли |
Обусловлены реактивным синовитом |
|
Отраженные боли |
Связаны с вовлечением в воспалительно-дегенеративный процесс капсулы сустава |
|
«Блокадная боль» |
Обусловлена ущемлением секвестра хряща (суставной «мыши») между суставными поверхностями |
Остеоартроз плюснефалангового сустава I пальца стопы чаще развивается вследствие различных аномалий переднего отдела стопы. Характерна боль при длительной ходьбе, стихающая в покое. Со временем могут возникать ограничения движений в суставе (hallux rigidus), его утолщение и деформация, развитие бурсита с наружной стороны, что создает предпосылки для более постоянных и интенсивных болевых ощущений.
Остеоартроз коленных суставов (гонартроз) во многих случаях является вторичным остеоартрозом и обусловлен чаще нарушениями анатомической оси голеней – варусной или вальгусной их деформацией. Для заболевания фемуропателлярного сочленения (между надколенником и бедренной костью) характерна боль при ходьбе по лестнице и любых других нагрузках на это сочленение: стояние на коленях, присаживание на корточки и т.п. Для остеоартроза фемуротибиального (между бедренной и большеберцовой костью) типична боль, возникающая после длительной ходьбы и стихающая в покое. При осмотре на этой стадии заболевания внешних изменений сустава обычно нет, выявляются лишь болевые ощущения и небольшая крепитация при пассивных движениях в суставе. По мере прогрессирования гонартроза сокращается время ходьбы без боли. В случае присоединения синовита изменяется ритм боли: она возникает при первых шагах пациента («стартовая боль»), быстро исчезает и возобновляется при продолжающейся физической нагрузке. Боль возникает также при стоянии в покое, в том числе ночью: появляется утренняя скованность. При осмотре может определяться увеличение коленного сустава вследствие небольшого выпота, гипертермия отдельных зон сустава, небольшое ограничение подвижности; при пальпации выявляется распространенная болезненность, нередко также и в области периартикулярных тканей. На поздних стадиях болезни синовит обычно становится постоянным, хотя выраженность его остается, как и раньше, небольшой, нередко отмечается деформация сустава, его сгибательная контрактура, атрофия мышц бедра, боль становится практически постоянной.
Остеоартроз тазобедренного сустава (коксартроз) в 50–60% случаев является вторичным, чаще всего следствием дисплазии сустава; наиболее прогностически неблагоприятная локализация заболевания. Вначале боль локализуется не в области бедра, а в колене, паху, ягодице, усиливается при ходьбе, стихает в покое. Боль может возникать при минимальных изменениях на рентгенограмме и обусловливаться мышечным спазмом. Характерны нарушения походки (прихрамывание), нарастающее ограничение подвижности сустава – сгибательно-приводящая контрактура. При полной потере подвижности боли в суставе стихают.
Остеоартроз межфаланговых суставов кистей в преобладающем большинстве случаев является примером первичной формы заболевания. У многих больных длительное время отмечается лишь узелковая деформация дистальных и проксимальных межфаланговых суставов кистей. Узелки Гебердена представляют собой болезненные при пальпации костные краевые остеофиты величиной с горошину на тыльно-боковой поверхности дистальных межфаланговых суставов по одному с каждой стороны.
По течению остеоартроз подразделяют на медленнопрогрессирующий и быстропрогрессирующий. Остеоартроз может сопровождаться на определенных этапах реактивным синовитом. Клиническое течение остеоартроза характеризуется волнообразностью, когда короткие периоды обострения сменяются спонтанной ремиссией.
При опросе больного выясняют причины развития заболевания и наличие факторов риска развития и прогрессирования патологического процесса. Осмотр позволяет выявить деформации сустава во фронтальной и сагиттальной плоскостях, нарушения походки, ее особенности, способность передвигаться самостоятельно или с использованием дополнительных средств (трость, костыли), сравнить передвижение пациента по ровной поверхности и по лестнице (вверх и вниз). При осмотре определяют локализацию боли, наличие синовита, свободных внутрисуставных тел, выявляют повреждения менисков, измеряют объем движения в суставе, величину сгибательной и разгибательной контрактур.
Характерно также образование узелков в области проксимальных (узелки Бушара) и дистальных (узелки Гебердена) межфаланговых суставов. Выраженная припухлость и локальное повышение температуры над суставами не характерны, однако могут возникать при развитии вторичного синовита.
Возможна так называемая «блокада сустава» или «застывший сустав» — резко выраженный быстро развивающийся болевой синдром вследствие появления «суставной мыши» — костного или хрящевого фрагмента с ущемлением его между суставными поверхностями или внедрением остеофита в мягкие околосуставные ткани. Интенсивность боли при этом лишает пациента возможности сделать малейшее движение в данном суставе.
Методы диагностики
Диагностика деформирующего остеоартроза начинается с внешнего осмотра пораженного сустава, его пальпации, измерения объема движений в нем. Затем проводятся лабораторные и инструментальные методы обследования.
К инструментальным методам диагностики остеоартроза относятся:
рентгенография;
сонография (УЗИ);
магнитно-резонансная томография (МРТ);
артроскопия;
анализ крови;
анализ синовиальной жидкости;
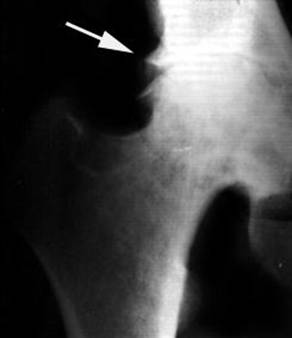
Рентгенодиагностика остеоартроза
Рентгенологическая семиотика остеоартроза складывается из признаков, отражающих дистрофические изменения в суставных хрящах (сужение суставной щели) и в костной ткани (уплощение и деформация суставных поверхностей, кистевидные образования), нестабильность суставов (подвывихи, искривления оси конечностей), реактивные компенсаторно-приспособительные процессы (краевые костные разрастания, субхондральный остеосклероз).
Ранним рентгенологическим симптомом являются краевые костные разрастания — остеофиты — следствие активной пролиферации периферических отделов суставного хряща. Они проявляются вначале заострением краев суставных поверхностей, а затем, нарастая, образуют массивные костные шипы и губы. Краевые остеофиты, как правило, раньше обнаруживаются со стороны суставных впадин.
Сужение суставной щели свидетельствует о значительных изменениях суставных хрящей. Суставная щель может стать клиновидной, суживаясь с одной стороны и нередко расширяясь при этом с противоположной, что указывает на недостаточность связочного аппарата и нестабильность сустава.
При остеоартрозе утрачивается амортизационная функция суставных хрящей, предохраняющих костную ткань от механических перегрузок. Как компенсация развивается остеосклероз субхондральной губчатой кости. Особенно он выражен при коксартрозе в крыше вертлужной впадины, распространяясь иногда почти на все тело подвздошной кости. Однако рано или поздно этот механизм компенсации становится недостаточным. Механические силы, передающиеся непосредственно с одной суставной поверхности на другую, вызывают атрофию от давления их наиболее нагружаемых участков и прежде всего центральных отделов суставных головок. Вследствие этого они уплощаются и одновременно расширяются.
В России распространена рентгенологическая классификация остеоартроза по стадиям развития, разработанная Н. С. Коссинской:
¨ Остеоартроз в I стадии характеризуется главным образом краевыми костными разрастаниями при незначительном сужении суставной щели;
¨ Во II стадии она сужена более отчетливо, возникает субхондральный остеосклероз;
¨ Резкое сужение суставной щели в III стадии остеоартроза сопровождается уплощением суставных поверхностей и развитием кистовидных образований;
Магнитно-резонансная томография (МРТ)
МРТ основана на физических свойствах тканей давать томографическое изображение после помещения их в сильное магнитное поле. Это самая новая методика исследования. К ее достоинствам следует отнести неинвазивность, широкое поле изображения, возможность получения срезов на любом интересующем врача уровне. Мышцы, жир, жидкость, сухожилия, связки и хрящи хорошо видны и дифференцируются друг от друга на магнитно-резонансных изображениях. Специфичность МРТ весьма велика: она позволяет обнаружить не только патологию тканей опорно-двигательного аппарата, но и заболевания примыкающих органов, таких как артерии, которые могут имитировать заболевания суставов. Таким образом, МРТ превосходит по информативности все другие методы, особенно в случае неясных симптомов.
Сонография (УЗИ)
Используемые для диагностики заболеваний опорно-двигательного аппарата методы, такие как рентгенография и компьютерная томография, связаны с лучевой нагрузкой на организм пациента и не могут применяться многократно. Поэтому в настоящее время для диагностики остеоартрозов и оценки эффективности назначенного лечения все чаще в клинической практике применяется ультразвуковое сканирование (сонография) суставов. Сонография позволяет определить размер суставного хряща, количество внутрисуставной жидкости, наличие остеофитов, гипертрофированные синовиальные складки, размер и локализацию "суставной мыши".
Артроскопия
Это эндоскопический метод диагностики и лечения заболеваний и травм коленного сустава. Для этого путем использования маленького разреза над суставом в его полость вводится специальный инструмент, который соединен с монитором. Это позволяет врачу увидеть все происходящие изменения в суставе и провести необходимые манипуляции, не прибегая к разрезам и вскрытиям сустава.
Для лабораторной диагностики деформирующего остеоартроза проводят анализ крови и синовиальной жидкости. В крови отмечается нормальный уровень СОЭ и отсутствие ревматоидного фактора. Эти данные позволяют исключить воспалительную природу заболевания суставов и являются косвенным подтверждением диагноза остеоартроза.
Синовиальную жидкость для исследования получают при пункции или артроскопии пораженного сустава. Для деформирующего остеоартроза характерным являются следующие показатели анализа синовиальной жидкости: высокая вязкость, содержание лейкоцитов менее 2000 в 1 мкл, нейтрофилов менее 25%.
Лечение
Общим принципом лечения остеоартроза является ограничение нагрузки на пораженные суставы. Выбор методов лечения зависит от стадии заболевания. Пациенты лечатся главным образом амбулаторно.
Основные типы лечения остеоартроза:
лечебная физическая культура (ЛФК);
фармакотерапия;
внутрисуставная оксигенотерапия;
лазерная терапия;
эндопротезирование суставов;
санаторно-курортное лечение;
оперативное вмешательство;
Лечебная физическая культура (ЛФК)
Задачи ЛФК при комплексном лечении артроза можно представить в виде пирамиды, в основании которой лежит восстановление подвижности и необходимой амплитуды движений в суставе; увеличения силы и выносливости мышц; аэробная тренировка. На этой основе собственно и располагаются все остальные методы восстановительного лечения.
Фармакотерапия
Длительное время лечение остеоартроза ограничивалось применением обезболивающих и противовоспалительных препаратов. Использование лекарственных средств других групп, влияющих, возможно, на патогенез заболевания, ограничивалось отсутствием убедительных доказательств их эффективности. Расширение и углубление представлений о природе заболевания и тонких механизмах его развития привело к пересмотру точки приложения и оценки патогенетической значимости большинства лекарств, применяемых в терапии остеоартроза. В настоящий момент имеется большой спектр противоартрозных препаратов.
Классификация препаратов, используемых для лечения остеартроза
| Характеристика группы | Препараты | Комментарии | |
| Препараты, модифицирующие симптомы заболевания | |||
| Анальгетики |
Парацетамол Трамал |
Оказывают эффект на симптомы остеоартроза без влияния на структурные изменения | |
| Нестероидные противовоспалительные препараты (НПВП) | Регистрация таких препаратов требует доказательств подавления клинических симптомов без клинически значимого побочного действия на структурные изменения остеоартроза | ||
| Препараты, модифицирующие симптомы заболевания | |||
| Препараты, влияющие и на клинические симптомы и на структурные изменения |
Хондроитин сульфат Глюкозамин сульфат Пиаскледин 300 Диацерин |
Доказано уменьшение клинических симптомов и замедление рентгенологического прогрессирования остеоартроза | |
| Препараты, влияющие только на структурные изменения |
Доксициклин Бисфосфонаты Ингибиторы протеина RANKL Ингибиторы катепсина К |
Доказано замедление рентгенологического прогрессировать остеоартроза, но без улучшения клинических симптомов болезни | |
Большую роль в нормальном функционировании хряща играют гиалуроновая кислота и гиалуронан (препараты алфлутоп, остенил, ферматрон). Они осуществляют амортизационную и лубрикационную функцию, являются субстратом для синтеза протеогликанов, защищают болевые рецепторы синовиальной оболочки от раздражения, улучшая свойства синовиальной жидкости, облегчают проникновение питательных веществ и веществ, необходимых для построения матрикса хряща.
Фармакологическое лечение проводится следующими препаратами:
¨ парацетамол;
¨ средства локальной терапии;
¨ НПВП при отсутствии эффекта от парацетамола, ингибиторы ЦОГ-2 при наличии факторов риска побочных реакций;
¨ опиоидные анальгетики;
¨ хондропротекторы;
¨ внутрисуставные глюкокортикостероиды.
Внутрисуставная оксигенотерапия
В условиях кислородной недостаточности усиливается гликолиз в тканях сустава, в результате чего накапливаются недоокисленные продукты обмена: молочная, пировиноградные кислоты. Для их окисления требуется усиленная доставка кислорода в ткани сустава при лечении артроза суставов. Кроме того, кислород растягивает капсулу сустава и создает разгружающую «газовую» подушку. Методика заключается в 5—6 кратном введении медицинского кислорода в полость коленного (40 -80 мл.) и тазобедренного (10-20 мл.) суставов с интервалом 5-7 дней. Применяется как самостоятельный способ лечения, так и в сочетании с хондропротекторами и кортикостероидами.
Лазерная терапия
Применяется как основной метод лечения (противовоспалительный, анальгезирующий, стимулирующий эффекты), так и в качестве фактора, снижающего риск применения кортикостероидов и манипуляций на костях и суставах (антиоксидантное и протекторное действие монохроматического красного света лазера (МКС)). Для лазеротерапии применяют излучение He – Ne лазера с длиной волны 632 нм. Время обучения одной зоны составляет 1—3 мин., не более 15 минут в течение 1 сеанса при мощности потока 100 мВт/см2. Число сеансов от 10 до 20.
Санаторно-курортное лечение
Санаторно-курортное лечение позволяет проводить комплексную реабилитацию, включающую положительное воздействие лечебных грязей, ванн, сауны, физиотерапевтических процедур, массажа, занятий лечебной физкультурой. Немаловажную роль играет смена обстановки, снятие стрессорных воздействий, нахождение на свежем воздухе. Санаторно-курортное лечение можно проводить только вне обострения болезни.
Эндопротезирование суставов
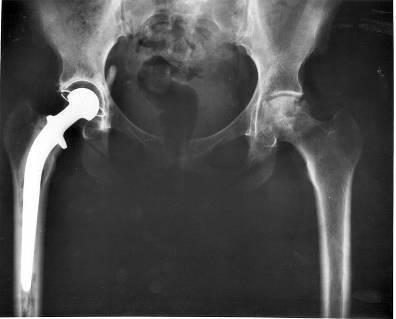
Это замена компонентов сустава эндопротезами, повторяющими форму нормального сустава и воспроизводящими функцию сустава. Часто эндопротезирование является единственным методом, способным восстановить утраченную подвижность сустава и ликвидировать боль в суставе. Уже через один-два месяца после протезирования сустава пациент может вернуться к активной жизни. Установленные внутри тела человека они способны служить 15-20 и даже 30 лет, а при износе сустава, его можно снова заменить. В мире каждый год производится имплантация около одного миллиона тазобедренных и более чем полмиллиона коленных эндопротезов.
В настоящее время существуют протезы для тазобедренных, коленных, плечевых, локтевых суставов и даже для суставов пальцев рук. Они производятся из металла, керамики, особо прочной пластмассы.
Оперативное вмешательство
Показанием к оперативному лечению остеоартроза является неэффективность или кратковременный эффект повторных курсов консервативного лечения при прогрессировании заболевания. Основными критериями безуспешности предшествовавшего операции лечения считаются боли, усиление деформаций и нестабильность сустава, ограничение его подвижности. Современные методы оперативного лечения остеоартроза направлены на коррекцию имеющихся биомеханических нарушений. При остеоартрозе тазобедренного и коленного суставов хороший клинический результат с положительной рентгенологической динамикой достигают с помощью внесуставных корригирующих остеотомий.
остеоартроз деформирующий больной лечение
УХОД ЗА БОЛЬНЫМИ С ДЕФОРМИРУЮЩИМ ОСТОАРТРОЗОМ
Точное выполнение всех требований врача является главной предпосылкой для успешного лечения.
При уходе за больными с остеоартрозом необходимо:
¨ Осуществлять контроль за регулярным приемом назначаемых врачом обезболивающих и противовоспалительных препаратов и методов физической анальгезии;
¨ Ограничить физическую нагрузку, особенно в период обострений;
¨ Создание удобного положения в кровати;
¨ Если больной принимает лекарства, начинать ежедневный утренний уход за ним только после того, как он примет утреннюю дозу лекарств, несколько уменьшающих боль. Когда у него утихают боли, он становится более активным и может участвовать в уходе за собой;
¨ Боль и скованность суставов уменьшаются в тепле. Рекомендуется применять грелки, горячие ванны, согревающие компрессы, электрические одеяла. При применении теплой воды необходимо следить за тем, чтобы она не была слишком горячей;
¨ Избегать переохлаждения – носить теплую одежду, которая укрывает и защищает пораженные суставы, ослабляет тугоподвижность и боль;
¨ Избегать длительной ходьбы, длительного стояния, спусков и подъемов по лестнице.
¨ Научить больного самостоятельно разрабатывать пораженные суставы. Это поможет ему уменьшить скованность и тугоподвижность суставов;
Также облегчению состояния больного способствует соблюдение специальных диет при болезнях суставов дегенеративного характера.
К полезным продуктам следует отнести холодец или хаш. При варке хрящей, говяжьих и свиных ножек, ушей и костей коллаген, обеспечивающий их прочность, переходит в бульон. Вещества, образующиеся при расщеплении желатина, обеспечивают многие жизненно важные функции организма: сохраняют слизистую желудка, улучшают память, препятствуют склеиванию тромбоцитов. А это в свою очередь снижает риск развития острого нарушения кровообращения, замедляет старение. При остеоартрозе рекомендуют также продукты, богатые кальцием (молочнокислая диета) и витаминами группы B и C, лечебное голодание.
Прием алкоголя традиционно и обосновано считают провоцирующим фактором, вызывающим усиление суставной и мышечной боли при остеоартрозе. Механизм этого влияния неясен, возможно боль при приёме алкоголя обусловлена нарушением костного кровотока в результате гиперкоагуляционного синдрома.
литература
1. Бадокин В.В. Современная терапия остеоартроза // Лечащий врач, 2001, № 8
2. Берглезов М.А., Вялько В.В., Угнивенко В.И. Низкоэнергетические лазеры в травматологии и ортопедии. − М.: Москва, 1998
3. Берглезов М.А., Угнивенко В.И., Вялько В.В., Паршикова М.В. Комплексное лечение больных с тяжелыми нарушениями функции нижних конечностей в амбулаторных условиях. − М.: ЦИТО, 1999
4. Епифанов В.А. Лечебная физическая культура и спортивная медицина. − М.: Медицина, 1999
5. Жарков П.Л. Остеохондроз и другие дистрофические изменения опорно-двигательной системы у взрослых и детей. − М.: Видар, 2009
6. Коваленко В.Н., Борткевич О.П. Остеоартроз: Практическое руководство. – Киев: Морион, 2005
7. Корж H.А., Филиппенко В.А., Дедух Н.В. Остеоартроз — подходы к лечению // Вестник ортопедии, травматологии и протезирования, 2004, № 3
8. Поворознюк В.В. Остеоартроз: современные принципы лечения // Мед. панорама, 2004, № 11
9. Цурко В.В. Остеоартроз: патогенез, клиника, лечение // Лечащий врач, 2000, № 9
10. Цурко В.В. Остеоартроз: проблема гериатрии. – М.: Нью–диамед, 2004
11. Чичасова Н.В. Проблема боли при остеоартрозе // Лечащий врач, 2007, № 2
Ресурсы интернета
http://www.dikul.net/Encyclopedia/enc/yes/eid/18/index.html
http://www.meduhod.ru/deseases/artroz.shtml
http://nanoplast-forte.ru/lechenie_artroza.html
Перепечатка материалов без ссылки на наш сайт запрещена