Контрольная работа: Термические поражения, обморожения и электротравмы
Контрольная работа: Термические поражения, обморожения и электротравмы
Ожоги температурный кожа электрический ток холод
Ожогами (combustio) называются повреждения, возникшие от местного теплового, химического, электрического и радиационного воздействия. При термических ожогах в первую очередь поражается кожа как пограничный орган и слизистая дыхательных путей.
Объем кожи составляет 1/6-1/7 объема всего тела человека. Масса эпидермиса и дермы, вместе взятых, равняется массе крови. Толщина кожи на разных участках тела неодинакова и колеблется в пределах 0,5—4,0 мм, в т. ч. толщина непрерывно отмирающего эпидермиса составляет 0,07—1,8 мм, а собственно дерма — 0,6—3,0. Соотношение толщины эпителиального слоя и дермы составляет от 1 : 10 до 1 : 35 в зависимости от локализации, особенности профессии, пола и возраста и т. д. Кожа мужчины толще кожи женщины почти на 12%.
Общая поверхность кожи взрослого человека колеблется от 1,5 до 2,5 м2. При определении площади ожоговых ран за исходную среднюю величину принимается поверхность в 1,7 м2. Потовые, сальные железы, особенно волосяные фолликулы, определяют потенциал регенерации кожи. В эпителиальном слое кожи нет снабжения стволами кровеносных сосудов, так как последние идут только до верхушки сосочков и выше мальпигиева слоя не проникают. Кожа имеет 3 капиллярных слоя: 1-й поверхностный, расположенный в сосочковом слое дермы, 2-й промежуточный — на уровне потовых желез и волосяных фолликулов, 3-й слой располагается под дермой. Клетки росткового слоя питаются путем диффузии. Клетки эпителиального покрова обладают относительно меньшей чувствительностью к недостатку кислорода и выраженной способностью к приживлению. Среди многочисленных функций кожи, которые еще не изучены полностью, различают следующие: барьерную, терморегулирующую, дезинтоксикационную, дыхательную (1% общего газообмена), ферментативную, иммунологическую и как депо крови (до 1 л).
ТЕРМИЧЕСКИЕ ОЖОГИ
Температурный порог жизнедеятельности тканей человека составляет примерно 45° С. Поэтому степень повреждения кожи зависит в основном от вида термического агента, его теплоемкости и продолжительности действия высокой температуры.
• КЛАССИФИКАЦИЯ ТЕРМИЧЕСКИХ ОЖОГОВ
Единой международной классификации термических ожогов нет. В нашей стране используется классификация, принятая на XXVII Всесоюзном съезде хирургов в 1960 году. По глубине поражения выделяют следующие степени ожогов (рис. 12.1).
При ожоге I степени поражение ограничивается только эпидермисом, что проявляется покраснением и отеком кожи. жгучей болью. В основе этих явлений лежит стойкая артериальная гиперемия и воспалительная экссудация.
Ожоги II степени характеризуются более глубоким поражением кожи, но с сохранением сосочкового слоя. Происходит отслойка эпидермиса с образованием пузырей, наполненных прозрачной желтоватой жидкостью.
Ожоги IlIa степени сопровождаются частичным некрозом кожи (верхушка сосочкового слоя) с сохранением глублежащих слоев дермы и ее дериватов (волосяных луковиц, потовых и сальных желез).
Ожоги III6 степени характеризуются полной гибелью кожи (эпидермиса и дермы), а нередко и подкожной клетчатки.
Ожоги IV степени сопровождаются некрозом не только кожи, подкожной клетчатки, но и более глубоких тканей (мышц, сухожилий, костей, суставов).
С практической точки зрения, имея в виду особенности лечения, все ожоги могут быть подразделены на две большие группы. Первая группа — поверхностные ожоги (1—11—111a степени), при которых поражаются верхние слои кожи. Они заживают при консервативном лечении (без применения кожной пластики).
Вторая группа — глубокие ожоги (III6 и IV степени), характеризующиеся гибелью всей толщи кожи и глубжележащих тканей. Для их излечения обычно необходимо оперативное восстановление кожного покрова.
Патологические изменения, происходящие в ожоговых ранах, не являются специфическими, т. е. присущими только ожогам, и подчинены общебиологическим закономерностям течения раневого процесса. Их развитие схематически может быть представлено в такой последовательности: 1) первичные анатомические и функциональные изменения от действия теплового агента;
2) реактивно-воспалительные процессы; 3) регенеративные процессы.
При ожогах I—II степени реактивно-воспалительные процессы проявляются серозным отеком и обычно сопровождаются нагноением. После ликвидации воспалительной реакции наступает заживление обожженной поверхности за счет регенерации из жизнеспособных эпителиальных элементов кожи.
Для ожогов IlIa, III6 и IV степени первичное омертвение тканей в момент ожога сопровождается вначале реактивным отеком, сменяющимся затем гнойно-демаркационным воспалением, в результате которого ожоговая рана очищается от некротических тканей. В ее очищении существенная роль принадлежит протеолитическим ферментам клеточного и микробного происхождения.
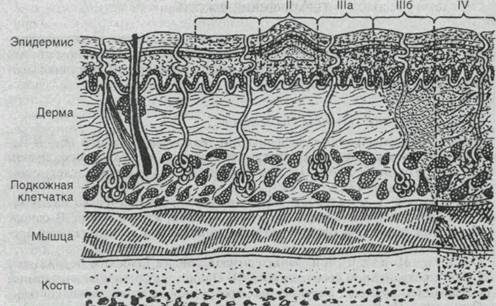
Рис. 12.1. Классификация ожогов по глубине поражения (римскими цифрами обозначены степени ожога)
При ожогах IlIa степени эпителиальный покров восстанавливается из сохранившихся в глубоких слоях дермы придатков кожи. При ожогах II 16 и IV степени — путем эпителизации с краев концентрического рубцевания, однако самостоятельное заживление возможно лишь при относительно небольших размерах кожного дефекта. При более обширных поражениях для восстановления кожного покрова необходима кожная пластика.
• ДИАГНОСТИКА ГЛУБИНЫ И ОПРЕДЕЛЕНИЕ ПЛОЩАДИ ОЖОГА
Глубина поражения зависит от многих факторов, в первую очередь от продолжительности гипертермии тканей и величины температурного воздействия. Имеется зависимость глубины ожога от его локализации, пола и возраста больного. На участках с тонкой кожей (тыльные поверхности кистей и стоп, внутренние и сгибательные поверхности конечностей, особенно у детей, женщин и лиц пожилого возраста) вероятность глубоких ожогов при прочих равных условиях больше, чем на участках с более толстым кожным покровом (волосистая часть головы, спина, ягодицы, ладонные и подошвенные поверхности). Защитное действие одежды несомненно, однако пропитанная горячими жидкостями, она увеличивает время теплового воздействия и глубину некроза.
Симптомы, использумые для определения глубины поражения при ожогах, можно разделить натри группы: 1) внешние признаки омертвения; 2) признаки нарушения кровообращения; 3) состояние болевой чувствительности.
Для ожогов 1—11 степени характерны различные сочетания гиперемии кожи, умеренного ее отека и образования пузырей, наполненных светло-желтым содержимым. Участки гиперемии бледнеют при надавливании, что свидетельствует о сохранившемся кровообращении. Значительно труднее ранняя дифференциальная диагностика ожогов IlIa степени и более глубоких поражений. При ожогах III6 и IV степени кожа сухая, желто-бурого, темно-бурого или даже черного цвета, пергаментной плотности. Эпидермис обычно не отслоен, но иногда имеет вид тонкой, легко снимающейся пленки. Достоверным признаком глубокого ожога является наличие тромбированных вен под некротическим струпом, на пальцах же — наблюдается отделение ногтей с обнажением ярко-розового ногтевого ложа. Участки поражения белесовато-серого цвета тестоватой консистенции характерны для ожогов IlIa степени. Различные сочетания сухого и влажного некроза характерны для глубоких ожогов. На участках глубокого поражения болевая чувствительность отсутствует, а при ожогах IlIa степени она значительно снижена. Участки ожога I и II степени всегда резко болезненны. Состояние чувствительности можно определить, выдергивая из участка ожога отдельные волосы. Если при этом больной ощущает боль, а волосы выдергиваются с некоторым трудом — поражение поверхностное.
При глубоких ожогах волосы удаляются легко и безболезненно. Температура пораженных участков кожи при глубоких ожогах (III6, IV степени) на 1,5—3° С ниже температуры пораженных участков кожи при поверхностных ожогах (I, II, IlIa степени).
Для объективизации ранней диагностики глубины ожогов применяются и некоторые специальные методы, позволяющие оценить состояние кровообращения в ожоговой ране. Используется прижизненное окрашивание пораженных тканей красителями и флюоресцином путем их внутривенного введения. Существует ряд других методов раннего выявления ожогового некроза: при помощи радиоактивных индикаторов, регистрации изменений сопротивления тканей электрическому току, путем гистологического исследования и др.
Большое значение для определения тяжести ожога имеет измерение площади пораженной поверхности, причем имеет значение не столько абсолютная величина площади ожога, сколько относительная, выраженная в процентах ко всей поверхности тела.
Наиболее простым и удобным методом определения площади ожога является измерение ее ладонью пострадавшего или с помощью "правила девяток". Площадь ладони пострадавшего составляет приблизительно 1% поверхности его кожи. Следовательно, количество ладоней, укладывающихся на поверхности ожога, определяет количество процентов пораженной площади, что особенно удобно при ограниченных ожогах не_ скольких участков тела.
"Правило девяток" предложено в 1981 г. Уоллесом и основано на том, что площадь каждой анатомической области в процентах составляет число, кратное девяти: поверхность головы и шеи равна 9%, поверхность верхней конечности — 9 х 2 = 18%, вся передняя поверхность туловища — 9х2= 18%
ПРИНЦИПЫ ЛЕЧЕНИЯ ОЖОГОВ
Лечение ожогов состоит из системы мероприятий по оказанию первой помощи, общего и местного лечения. Эти мероприятия имеют целью ликвидацию общих нарушений в организме (восстановление гомеостаза) и местное воздействие на ожоговые раны, направленное на быстрейшее их заживление. Первая помощь заключается в прекращении действия термического агента и удалении пострадавшего из зоны воздействия высокой температуры и токсических продуктов горения. С пораженных участков тела быстро снимают или срезают одежду, и на обожженную поверхность накладывают асептические повязки. При отравлении токсическими продуктами горения и поражении органов дыхания обеспечивают доступ свежего воздуха, восстанавливают и поддерживают проходимость дыхательных путей, для чего удаляют слизь и рвотные массы из полости рта и глотки, устраняют западение языка, раскрывают рот и вводят воздуховод. Для устранения боли обожженным подкожно вводят обезболивающие средства (морфин или омнопон). В лечебное учреждение транспортируют на носилках лежа, положив на не пострадавшую часть тела. Всем обожжённым вводят столбнячный анатоксин.
ЭЛЕКТРИЧЕСКИЕ ОЖОГИ И ЭЛЕКТРОТРАВМА
Электрические ожоги вызываются прохождением через ткань электрического тока значительной силы и напряжения, что обусловливает большую глубину тканевых поражений. Электрические ожоги представляют собой частный вид и нередкий компонент электротравмы, под которой понимаются повреждения, вызываемые воздействием на органы и ткани электрического тока большой силы или напряжения (в том числе и малыми) и характеризующиеся поражением нервной системы (судороги, потеря сознания), нарушениями кровообращения и дыхания, сочетающиеся обычно с глубокими ожогами.
Электротравма составляет 2—2,5% от всех видов повреждений. Различают прямое и непрямое действие электрического тока на человека. Примером непрямого действия тока является воздействие вольтовой дуги при коротком замыкании, что приводит к возникновению обычных термических ожогов. При прямом действии тока, когда человек случайно оказывается включенным в электрическую цепь в различных вариантах, в организме возникает ряд характерных общих и местных изменении, связанных с тепловым, электрохимическим и механическим воздействием электрического тока на ткани.
Клиническая картина. Среди общих нарушений наибольшее значение имеют расстройства сердечно-сосудистой и центральной нервной системы, а также спазм дыхательной мускулатуры и мышц гортани. Степень выраженности и время наступления этих расстройств широко варьируют. Наиболее постоянны нарушения сердечной деятельности — мерцательная аритмия, спазм коронарных артерий, фибрилляции миокарда. Поражение продолговатого мозга и прежде всего его сердечно-сосудистого и дыхательного центров наступает от прямого воздействия электрического тока. Судорожное сокращение мышц гортани и дыхательной мускулатуры может привести к развитию асфиксии. Некоторые пострадавшие производят впечатление умерших — "мнимая" смерть. Летальный исход может наступить как в момент травмы, так и спустя несколько часов или даже дней.
По степени тяжести электротравму делят на четыре степени.
Электротравма I степени — судорожные сокращения мышц без потери сознания.
Электротравма II степени — судорожное сокращение мышц и потеря сознания.
Электротравма III степени— судорожное сокращение мышц с потерей сознания и нарушением сердечной деятельности или дыхания. Возможно то и другое.
Электротравма IV степени — клиническая смерть. Причинами смерти могут быть: 1) первичный паралич сердца; 2) первичный паралич дыхания;
3) одновременный паралич сердца и дыхания; 4) электрический шок (паралич мозга).
Тяжесть нарушений жизненных функций организма при электротравме зависит от характера и силы тока, путей его прохождения в организме ("петли тока") и времени воздействия. Наиболее опасными путями прохождения электрического тока являются верхние петли: "рука—рука", "рука—голова", а также полная петля, т. е. "две руки — две ноги".
Местные изменения при прямом действии тока заключаются в появлении меток тока и электроожогов в результате действия тепла в местах входа и выхода тока, а также в электрических отеках и металлизации вследствие электрохимического действия тока. Метками тока или знаками тока называют образующиеся на коже желтовато-бурые или белесоватые пятна с волнообразной инфильтрацией краев и вдавлением в центре. Они болезненны и не сопровождаются реактивными сосудистыми явлениями. Местные повреждения практически всегда бывают глубокими (III6—IV степени). Протяженность их — от точечных меток тока, имеющих вид резаной или колотой раны, до обугливания части тела. Для электроожогов характерно несоответствие видимой поверхности ожога -истинному объему поражения, так как ткани, расположенные под кожей, зачастую омертвевают на значительно большем расстоянии. Они отторгаются очень медленно, и на 2—3-й неделе могут возникнуть аррозивные кровотечения из крупных артерий.
При поражении молнией, представляющей собой разряды атмосферного электричества до 2000 ампер, 1 000 000 вольт, 5000 джоулей с разгрузкой 0,0001 секунды, у пострадавших наблюдаются явления сотрясения мозга, шока. Затем появляются сонливость, подавленность, головные боли, иногда возбуждение, расстройства сердечно-сосудистой и дыхательной деятельности, легочные кровотечения, расстройства пищеварения, зрения, слуха и т. д. Фигуры молний представляют собой древовидно разветвленные светло-розовые и красные полосы на коже, исчезающие от давления пальцем. Они являются результатом расширения (пареза) капилляров (по месту контакта молнии с телом) и в течение нескольких дней самостоятельно исчезают.
Лечение. При оказании первой помощи прежде всего необходимо освободить пострадавшего от воздействия электрического тока. Если отключить ток или перерубить проводник не удается, пострадавшего отталкиваю! при помощи сухой доски или палки. Следует помнить о мерах защиты: защитить руки резиновыми перчатками, плащ-накидкой и т. д. При отсутствии дыхания и сердечной деятельности оказание помощи начинают с искусственного дыхания. и непрямого массажа. сердца. Даже если пострадавший не проявляет признаков жизни, реанимацию продолжают до появления трупных пятен. Одновременно дают периодически нюхать нашатырный спирт.
ПОРАЖЕНИЯ ХОЛОДОМ
Холод может оказывать на организм общее воздействие, которое приводит к общему охлаждению (замерзанию), и местное повреждающее действие, вызывая отморожения отдельных частей тела.
ОБЩЕЕ ОХЛАЖДЕНИЕ (ЗАМЕРЗАНИЕ)
Общее охлаждение развивается в результате охлаждающего воздействия внешней среды и сопровождается нарушением функций основных физиологических систем, прежде всего терморегуляции, и угрожающими жизни осложнениями. Замерзание может быть самостоятельным патологическим состоянием или сопутствовать другим патологическим процессам при ранениях, травмах и заболеваниях. Общее охлаждение встречается в разных климатических зонах и не только в зимнее время, но и при плюсовой температуре окружающей среды. Влияние низкой температуры на организм осуществляется, как правило, через воздух и воду. Развитию общего охлаждения способствуют: ветер, повышенная влажность, недостаточность или истощение приспособительных механизмов терморегуляции, понижение устойчивости организма к холоду (гипо- и адинамия, ранения и травмы, кровопотеря, острые и хронические заболевания, алкогольное опьянение). Замерзание на воздухе наступает особенно быстро во время сна.
Патогенез. Различают две фазы общего охлаждения: фаза компенсации и декомпенсации. Фаза компенсации характеризуется усилением физиологических функций: развиваются компенсаторные реакции (сужение периферических сосудов, изменение дыхания, повышение мышечного тонуса, появление дрожи, ускорение обмена веществ, повышение артериального давления) и возбуждается система гипофиз—кора надпочечников ("стресс"-реакция), ведущая к уменьшению теплоотдачи и увеличению теплопродукции, что на непродолжительное время сохраняет нормальную температуру тела.
Фаза декомпенсации характеризуется угнетением всех функций организма. Вначале она охватывает кору больших полушарий (выключение сознания), распространяясь на гипоталамические центры терморегуляции. Угнетение нервной деятельности вызывает дальнейшие расстройства: снижение АД, замедление пульса, уменьшение систолического объема сердца, повышение вязкости крови, затруднение ее циркуляции, снижение газообмена, гипоксия, истощение энергетических ресурсов, прежде всего углеводных. В терминальной стадии температура тела снижается до 22—25° С. Однако, иногда возможно выздоровление при ректальной температуре 18—19° С. Смерть наступает в результате остановки дыхания, фибрилляции желудочков или асистолпи. сосудистого колaпca. Состояние клинической смерти при замерзании имеет высокую обратимость.
Патоморфологические изменения в тканях у погибших от замерзания неспецифичны и обусловлены преимущественно циркуляторными расстройствами (стазы, полнокровие внутренних органов, отек межуточной ткани в легких, печени, селезенке и почках). Характерны также венозное полнокровие оболочек мозга, точечные геморрагии основания головного мозга, продолговатого мозга и III желудочка, отек мозга, значительное количество крови в полости черепа, кровоизлияние в слизистой жслудка — "пятна" С. М. Вишневского (наиболее постоянный признак).
Клиническая картина общего охлаждения различна в зависимости от длительности пребывания на холоде, быстроты падения температуры тела и уровня гипотермии. Различают три степени общего охлаждения.
Легкая степень (адинамическая стадия) характеризуется снижением температуры тела в прямой кишке до 35—33° С, бледностью, иногда мраморной окраской кожных покровов, появлением "гусиной кожи", ознобом. Движения медленные, скованные, речь скандированная, пульс замедлен, АД нормальное или повышено, дыхание не учащено.
Средняя степень (супорозная стадия). Температура тела снижается до 27— 26° С, кожа бледна, синюшна, холодна на ощупь. Характерна выраженная сонливость, угнетение сознания, бессмысленный взгляд, отсутствие мимики, пульс замедлен (32—52 удара в минуту), дыхание поверхностное, редкое (8—12 в минуту), АД понижено.
Тяжелая степень (судорожная стадия). Температура тела ниже 26° С, сознание отсутствует. Судороги. Судорожные сокращения жевательных мышц (тризм), нижние конечности полусогнуты, иногда вытянуты, верхние конечности согнуты в локтевых суставах, мышцы брюшного пресса напряжены. Пульс редкий (менее 32 ударов в минуту), слабого наполнения. АД резко снижено или не определяется. Дыхание редкое (3—4 в минуту), поверхностное, прерывистое, зрачки сужены, слабо реагируют на свет, возможна рвота, непроизвольное мочеиспускание. Тяжелые осложнения общей холодовой травмы: отек мозга, легких, почек. Следствием последнего являются: острая почёчная недостаточность, изменения крови и мочи. Наиболее выражены при тяжелой степени лейкоцитоз, анемия, увеличение СОЭ, альбуминурия, цилиндрурия.
В течении общего охлаждения в воде имеются существенные отличия:
1. В 10—20 раз сокращаются сроки смертельного поражения по сравнению с охлаждением в воздушной среде такой же температуры. Иногда после погружения в ледяную воду может наступить холодовой шок.
2. Смертельное осложнение может наступить даже при незначительном снижении ректальной температуры, так как уже в начале охлаждения холодной водой температура кожи снижается до 10—12° С, замедление пульса, уменьшение систолического объема сердца, повышение вязкости крови, затруднение ее циркуляции, снижение газообмена, гипоксия, истощение энергетических ресурсов, прежде всего углеводных. В терминальной стадии температура тела снижается до 22—25° С. Однако, иногда возможно выздоровление при ректальной температуре 18—19° С. Смерть наступает в результате остановки дыхания, фибрилляции желудочков или асистолии, сосудистого коллапса. Состояние клинической смерти при замерзании имеет высокую обратимость.
Патоморфологические изменения в тканях у погибших от замерзания неспецифичны и обусловлены преимущественно циркуляторными расстройствами (стазы, полнокровие внутренних органов, отек межуточной ткани в легких, печени, селезенке и почках). Характерны также венозное полнокровие оболочек мозга, точечные геморрагии основания головного мозга, продолговатого мозга и III желудочка, отек мозга, значительное количество крови в полости черепа, кровоизлияние в слизистой желудка — "пятна" С. М. Вишневского (наиболее постоянный признак).
Клиническая картина общего охлаждения различна в зависимости от длительности пребывания на холоде, быстроты падения температуры тела и уровня гипотермии. Различают три степени общего охлаждения.
Легкая степень (адинамическая стадия) характеризуется снижением температуры тела в прямой кишке до 35—33° С, бледностью, иногда мраморной окраской кожных покровов, появлением "гусиной кожи", ознобом. Движения медленные, скованные, речь скандированная, пульс замедлен, АД нормальное или повышено, дыхание не учащено.
Средняя степень (супорозная стадия). Температура тела снижается до 27— 26° С, кожа бледна, синюшна, холодна на ощупь. Характерна выраженная сонливость, угнетение сознания, бессмысленный взгляд, отсутствие мимики, пульс замедлен (32—52 удара в минуту), дыхание поверхностное, редкое (8—12 в минуту), АД понижено.
Тяжелая степень (судорожная стадия). Температура тела ниже 26° С, сознание отсутствует. Судороги. Судорожные сокращения жевательных мышц (тризм), нижние конечности полусогнуты, иногда вытянуты, верхние конечности согнуты в локтевых суставах, мышцы брюшного пресса напряжены. Пульс редкий (менее 32 ударов в минуту), слабого наполнения. АД резко снижено или не определяется. Дыхание редкое (3—4 в минуту), поверхностное, прерывистое, зрачки сужены, слабо реагируют на свет, возможна рвота, непроизвольное мочеиспускание. Тяжелые осложнения общей холодовой травмы: отек мозга, легких, почек. Следствием последнего являются: острая почечная недостаточность, изменения крови и мочи. Наиболее выражены при тяжелой степени лейкоцитоз, анемия, увеличение СОЭ, альбуминурия, цилиндрурия.
В течении общего охлаждения в воде имеются существенные отличия:
1. В 10—20 раз сокращаются сроки смертельного поражения по сравнению с охлаждением в воздушной среде такой же температуры. Иногда после погружения в ледяную воду может наступить холодовой шок.
2. Смертельное осложнение может наступить даже при незначительном снижении ректальной температуры, так как уже в начале охлаждения холодной водой температура кожи снижается до 10—12° С.
3. Уже в первые минуты пребывания в холодной воде (бедствие на море) характерны расстройства психической деятельности. Наступают значительные нарушения дыхания, возможно поступление холодной воды в дыхательные пути.
4. После извлечения из холодной воды клинические проявления общего охлаждения продолжаются в среднем 14 дней. При охлаждении тяжелой степени, особенно в условиях кораблекрушения, характерны осложнения и сопутствующие заболевания (острый бронхит, гастрит, обострение радикулита, психические расстройства), которые удлиняют срок лечения.
Лечение. При общем охлаждении в первую очередь необходимо защитить пострадавшего от дальнейшего охлаждения, особенно его голову. Объем помощи при замерзании зависит от его тяжести, при неглубоком охлаждении помощь ограничивается помещением пострадавшего в теплое помещение, сменой мокрой одежды, дачей горячего питья и пищи.
При глубоком замерзании пострадавшие нетранспортабельны, им проводят неотложные мероприятия: согревание, инфузионную терапию, искусственное дыхание с помощью аппаратов. Наилучшим способом согревания является помещение пострадавшего в теплую ванну, температура воды в которой равна 36° С и постепенно в течение 15—20 мин. повышается до 38—40° С. На таком уровне температура воды поддерживается до окончания согревания больного (температура тела повышается до 35° С). Кроме того, ему производят внутривенное введение подогретых растворов: 40—50 мл 40% раствора глюкозы, 5—10 мл 10% раствора хлорида кальция, 400 мл физиологического раствора и реополиглюкина. Эффективность проводимых мероприятий оценивается по восстановлению дыхания, улучшению кровообращения (пульса, артериального давления), повышению температуры тела. В последующем проводят профилактику и лечение развившихся в раннем периоде (после замерзания) осложнений общей холодовой травмы.
ОТМОРОЖЕНИЕ
Отморожение — повреждение тканей организма, вызванное длительным местным воздействием низкой температуры и проявляющееся Некрозом и реактивным воспалением тканей.
В обычных условиях отморожения возникают редко и могут наступить только после снижения постоянной температуры на поверхности кожи и нарушения терморегуляции. Только на войне и при других социальных взрывах и катастрофах отморожения становятся массовым повреждением.
Проникающее действие низких температур окружающей среды усиливается под влиянием ряда факторов:
1. Метеорологические факторы (повышенная влажность, сырость, ветер) увеличивают скорость теплоотдачи и ухудшают термоизолирующие защитные свойства одежды и обуви.
2. Факторы, механически затрудняющие кровообращение в подвергшихся действию холода тканях (тесная одежда, обувь, сильное сжимание лыжных палок, оружия, рычагов управления, длительное неподвижное стояние, длительное пребывание в неудобной позе).
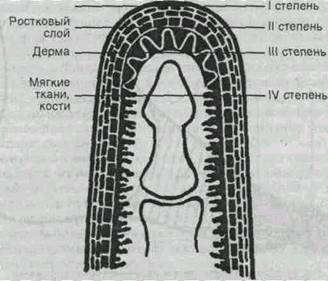
Рис. 12.4. Классификация отморожений в зависимости от глубины поражения тканей
3. Факторы, понижающие местную устойчивость тканей и действие низких температур (травмы и заболевания, сопровождающиеся нарушением кровоснабжения и иннервации).
4. Факторы, снижающие общую резистентность организма (ранение, шок, кровопотеря, физическая усталость, истощение, авитаминозы, алкоголизм).
Классификация, клиническая картина. Существует несколько классификаций отморожений: по клиническому течению, по глубине поражения, по этиологии.
В клиническом течении отморожений различают два периода: скрытый (до-реактивный) и реактивный.
В скрытом (дореактивном) периоде, когда ткани находятся в состоянии гипотермии, клинические проявления очень скудны. Отморожение часто наступает совершенно незаметно, без резко выраженных субъективных ощущений. Оно проявляется ощущением покалывания, незначительными болями, побелением кожи, местным снижением температуры и потерей чувствительности кожи.
Реактивный период начинается после согревания отмороженных тканей и характеризуется появлением болей, иногда очень сильных, нарастающим отеком, нарушением чувствительности кожи (чувство одеревенения, омертвения, жары и холода, ползания мурашек), т. е. начинают развиваться признаки некроза и реактивного воспаления. Только через 5—7 дней можно определить границу патологического процесса, как на протяжении, так и в глубину. В эти сроки становится возможной диагностика степени отморожения, т.е. глубины омертвения тканей (рис. 12.4).
I степень характеризуется расстройством кровообращения и иннервации кожи без последующего некроза тканей. Пострадавший обычно жалуется на зуд, боли и парестезии в области отморожения. Кожа цианотична, багрово-красного или синего цвета, иногда приобретает мраморный вид, развивается отек. Эти явления исчезают через 3—7 дней. Позднее появляется нарушение эпидермиса и повышенная чувствительность к холоду пораженных участков.
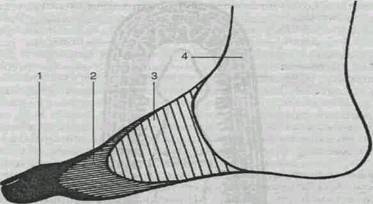
Рис. 12.5. Зоны патологических изменений при отморожении:
1 —зона тотального некроза, 2 — зона необратимых дегенеративных изменений, 3 — зона обратимых изменений, 4 — зона здоровых тканей
II степень— образование пузырей на багрово-синюшной коже вследствие некроза эпидермиса до базального слоя. Содержимое пузырей прозрачное с геморрагическим оттенком, консистенция его чаще желеобразная. Дно пузырей — раневая поверхность розового цвета, покрытая фибрином, резко болезненна, чувствительна к спирту, заживление через 2—3 недели без грануляций и рубцов, тугоподвижность суставов отмороженных пальцев может сохраниться в течение нескольких месяцев. На пальцах сошедшие ногти отрастают.
III степень— некроз всей толщи кожи и подкожной жировой клетчатки. Образуются пузыри, наполненные темным кровянистым содержимым, дно их сине-багрового цвета, нечувствительно к боли и раздражающему действию спирта. Заживление и образование грануляций и рубцов продолжается в течение одного-двух месяцев. Для восстановления кожного покрова нередко необходима кожная пластика.
IV степень— некроз всех глубоколежащих мягких тканей, а порой и костей. В области отморожения также появляются пузыри с темным кровянистым содержимым. На 5—7-й день отек уменьшается, намечается отграничение мертвых тканей, положительная проба Бильрота (отсутствие болезненности и крови при проколе пораженных тканей иглой). Развивается влажная и сухая гангрена. Выраженность патологических изменений постепенно убывает от периферии к центру и от поверхности в глубину (рис. 12.5).
Демаркация мертвых тканей наступает на 2—3-й неделе. Заживление ран при консервативном лечении затягивается на несколько месяцев. Показана кожная пластика полнослойным лоскутом или комплексом тканей. При развитии сухого некроза общее состояние обычно не страдает. При влажной гангрене часто отмечается появление гнойно-резорбтивной лихорадки и интоксикации. Возможно развитие ранних местных инфекционных осложнений (флегмоны, гнойные тендовагиниты и артриты, остеомиелиты). Поздними осложнениями отморожений могут быть облитерирующий эндартериит, поли- и мононевриты, трофические язвы.
По этиологии отморожения делятся на: отморожения от действия холодного воздуха; траншейная стопа; иммерсионная (погруженная стопа); контактные отморожения; ознобление.
1. Отморожения от действия холодного воздуха — это самая частая форма холодовой травмы в мирное время. Во время войны они преобладают, если боевые действия ведутся в условиях сильных морозов. В 90—97% случаев поражаются дистальные отделы конечностей (пальцы, кисти и стопы), значительно реже — выступающие отделы лица (нос, уши, щеки). Чаще наступает отморожение двух и более конечностей одновременно. Необратимые патологические изменения, как правило, не распространяются выше уровня лучезапястного или голеностопного сустава.
2. Траншейная стопа наблюдается исключительно во время войны вследствие длительного (не менее 3—4 суток) пребывания в сырых блиндажах, в мокром снегу, т. е. в условиях, когда периоды охлаждения чередуются с периодами кратковременного и неполного согревания. Двухфазности при траншейной стопе нет. Первыми признаками являются боли в суставах стопы, парестезии и нарушения чувствительности (болевая анестезия). Позднее развивается выраженный отек, появляются многочисленные геморрагические пузыри, формируется некротический струп. При наиболее тяжелых поражениях развивается влажная гангрена. Становится выраженной общая интоксикация, нередко развиваются местные гнойные осложнения и сепсис.
3. Иммерсионная (погруженная) стопа — отморожение от действия холодной воды. Наблюдается главным образом при кораблекрушениях на море. Уже во время пребывания в воде наступает чувство онемения, судороги икроножных мышц, движения пальцев затруднены. Развивается отек дистальных отделов конечностей. После прекращения действия холода отмечается мраморность кожи, нарастание отека. При поражении I степени отек, гиперемия, боли ликвидируются через 10—12 дней. При II степени отек распространяется до уровня коленных суставов, появляются множественные пузыри, боли, парестезии, ослабление силы мышц. Эти ощущения длятся 2—5 месяцев. При поражении III—IV степени отек держится длительное время, кожа становится сине-зеленого цвета, впоследствии мумифицируется, но чаще происходит влажный некроз, развивается лимфангит, лимфаденит, тромбофлебит. Выражена общая интоксикация. В мышцах появляются кровоизлияния, позднее развивается рубцовое перерождение их, облитерирующее поражение периферических артерий, напоминающее облитерирующий эндартериит.
4. Контактные отморожения возникают в результате непосредственного соприкосновения обнаженных участков тела с металлическими предметами, охлажденными до низких температур (-40° С и ниже). Скрытый период практически отсутствует, так как после прекращения действия холода происходит
быстрое согревание участков поражения за счет сохранивших нормальную температуру глубжележащих тканей. Глубина поражения может быть различной, но чаще развивается отморожение III степени и локализация — пальцы рук и ног, лицо, уши и нос.
5. Ознобление можно рассматривать как хроническое отморожение I степени, наиболее часто возникающее у молодых людей под влиянием систематических, повторных, но нерезких или непродолжительных охлаждений при постоянном пребывании на открытом воздухе зимой, весной и осенью. В этих участках появляется отечность, ощущение зуда, возникают трещины и язвы. Иногда ознобление может протекать в форме дерматитов, дерматозов, плохо поддающихся медикаментозному лечению.
Лечение. Первая помощь сводится к прекращению охлаждающего действия внешней среды — тепло укутать пострадавшего, сменить сырую одежду и обувь, доставить в теплое помещение, дать горячую пищу и питье. Уши, нос, щеки при отморожении растереть теплой чистой рукой или мягкой тканью до покраснения, обработать спиртом, наложить асептическую повязку. Запрещается оттирать пораженные участки снегом, погружать конечности в холодную воду — такая помощь лишь увеличивает продолжительность поражающего действия холода. На пораженную конечность наложить теплоизолирующую повязку. При наличии признаков замерзания, если дыхание отсутствует или резко ослаблено, провести искусственное дыхание и пострадавшего быстрее доставить в лечебное учреждение.
Всем пострадавшим вводят противостолбнячный анатоксин. Основная задача при поступлении их в ранние сроки — предупредить гибель тканей, наступающую вследствие нарушения их кровоснабжения, обусловленную спазмом и тромбозом кровеносных сосудов. При замерзании, при наличии показаний, оказывают неотложную реаниматологическую помощь. Наилучшим способом согревания является помещение пострадавшего в теплую ванну, температура воды в которой равна 36° С и постепенно в течение 15—20 минут повышается до 38—40° С и поддерживается до окончания согревания больного (обычно 1—1,5 ч). При изолированном поражении конечности последнюю можно поместить в ручную или ножную ванну с теплой водой, осторожно массируя конечность от периферии к центру. По мере согревания вводят сердечно-сосудистые средства, сосудорасширяющие препараты, проводят инфузионную терапию (растворы глюкозы, реополиглюкина, хлорида кальция, соды, фибринолизина, комплекс витаминов, гемодез, гепарин). Начинают антибактериальную терапию, вводят обезболивающие и десенсибилизирующие средства, выполняют новокаиновые блокады.
Перепечатка материалов без ссылки на наш сайт запрещена