Курсовая работа: Фармакокинетика и фармакодинамика антибактериальных препаратов
Курсовая работа: Фармакокинетика и фармакодинамика антибактериальных препаратов
Федеральное агентство по образованию
ГОУ ВПО «САРАТОВСКИЙ ГОСУДАРСТВЕННЫЙ УНИВЕРСИТЕТ ИМЕНИ Н.Г. ЧЕРНЫШЕВСКОГО»
Кафедра аналитической химии и химической экологии
Фармакодинамика и фармакокинетика
b-лактамных антибактериальных препаратов
КУРСОВАЯ РАБОТА
студента 3 курса химического факультета
Снесарева Сергея Владимировича
Научный руководитель
д. х. н., проф._______ Е.Г. Кулапина
Зав. кафедрой
д. х. н., проф.______ Р.К. Чернова
Саратов 2008
СОДЕРЖАНИЕ
Введение
1. Фармакодинамика и фармакокинтетика антибактериальных препаратов (Литературный обзор)
1.1 Оптимизация фармакодинамики антибактериальных препаратов (режимы дозирования)
1.2 Фармакокинетика полусинтетических пенициллинов
1.3 Фармакокинетика цефалоспоринов III и IV поколения
1.4 Фармакокинетика аминогликозидных антибиотиков
1.5 Определение b-лактамных антибиотиков в сыворотке крови и смешанной нестимулированной слюне
2. Экспериментальная часть
Выводы
Список использованных источников
Список используемых сокращений
АБП - антибактериальные препараты
МПК - минимально подавляющая концентрация
Т - время превышения минимальной подавляющей концентрации
ППК – предельно допустимая концентрация
в/в – внутривенно
в/м - внутримышечно
Cmax - максимальные концентрации в крови
Vdss - стационарный объем распределения
F - абсолютная биодоступность
AUC - площадь под фармакокинетической кривой в интервале 0 – 24 ч
CLt - общий клиренс
T1/2 - период полувыведения
ЖРП – жидкость ротовой полости
Введение
Антибиотики - вещества, которые продуцируются микроорганизмами и подавляют рост других микроорганизмов или уничтожают их. Помимо антибиотиков, существует значительное число препаратов различных фармакологических групп, полученных синтетическим путем, которые оказывают антимикробное действие: сульфаниламиды, препараты, созданные на основе триметоприма, производные нитрофурана, 8-оксихинолона, хиноксалина, фторхинолоны, нитроимидазолы и др. В настоящее время антибиотики являются препаратами, наиболее широко используемыми в клинической практике для лечения больных различными инфекционными процессами.
Беталактамные антибиотики (b - лактамы) - самая большая группа антимикробных препаратов, включающая более 50 (25% от общего числа антибактериальных препаратов) наименований, объединенных наличием в их химической структуре b-лактамного кольца, отвечающего за антимикробную активность; при разрушении b-лактамного кольца антимикробная активность препарата теряется. Основные особенности и приемущества перед другими группами лекарственных средств связаны со способностью этих препаратов подавлять рост возбудителей инфекций без серьезного побочного воздействия на организм больного.
Концентрации антибиотиков в сыворотке крови и жидкостях организма человека должны соотносится с двумя основными подходами. Первый из них заключается в фармакокинетической оценке препаратов.
Определяя уровни препаратов в организме, можно установить характер всасывания, распределения, проникновения в ткани, метаболической деградации и экскреции антибиотиков. При втором подходе используются уровни концентраций антибиотиков в крови для модификации дозирования антибиотиков с целью достижения максимальной терапевтической эффективности и устранения дозозависимой токсичности [1].
Классификация b - лактамов по химическому строению приведена на рис.1. Большую часть b - лактамных антибиотиков составляют пенициллины и цефалоспорины. Основа всех пенициллинов представлена тиазолидиновым кольцом, соединенным с b - лактамным кольцом, имеющим аминогруппу (R–NH-). Путем изменения радикалов были созданы полусинтетические пенициллины, резистентные к b - лактамазам, кислотоустойчивые, активные в отношении грамотрицательных микроорганизмов.
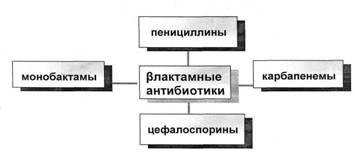
Рис. 1. Классификация антибиотиков b - лактамного ряда по химическому строению
Пенициллины можно подразделить на следующие подгруппы:
– Природные (феноксиметилпенициллин, бензилпенициллин);
– Аминопенициллины (ампициллин, амоксициллин);
– Пенициллиназостабильные (оксациллин, клоксациллин, диклоксациллин);
– Защищенные (амоксициллин/клавуланат, «Ампиокс»)
Новые перспективы повышения эффективности b-лактамов открылись в связи с получением ингибиторов беталактамаз (клавулановая кислота, сульбактам). Их применение в комбинации со старыми пенициллинами (ампициллин, тикарциллин) повысило эффективность полусинтетических пенициллинов в отношении резистентных штаммов до уровня цефалоспоринов III поколения, расширило спектр их действия [2]. Сулациллин –комбинированный препарат, состоящий из ампициллина и ингибитора беталактамаз сульбактама в соотношении 2:1. Действующим началом сулациллина является ампициллин, второй компонент сочетания – сульбактам – самостоятельной антибактериальной активностью не обладает. Сульбактам в составе сулациллина восстанавливает антибактериальную активность ампициллина в отношении устойчивых возбудителей, расширяет его антимикробный спектр. Сулациллин по показаниям и терапевтической эффективности приближается к цефалоспоринам II – III поколения [3].
Основа всех цефалоспоринов представлена дигидротиазолидиновым кольцом, соединенным с b - лактамным кольцом. Собственно антимикробная активность природных цефалоспоринов (цефалоспорин-С) низкая, однако присоединение различных радикалов в положении 7 и в положении 3 резко усиливает их биологическую активность и устойчивость к b-лактамазам.
Цефалоспорины принято делить на четыре поколения, отличающихся между собой по спектру антимикробного действия.
Первое поколение: цефазолин, цефалотин, цефалоридин - препараты для парентерального введения; цефрадин, цефалексин, цефадроксил - препараты для приема внутрь.
Второе поколение: цефамандол, цефокситин, цефотетан, цефметазол, цефуроксим - для парентерального применения; цефуроксим аксетил, цефаклор - для приема внутрь.
Третье поколение: цефотаксим, цефоперазон, цефтриаксон, цефтизоксим, цефтазидим, цефодизим, цефменоксим, цефиксим, цефоперазон, цефсулодин, цефтазидим. цефпирамид, цефпимазол - для парентерального применения: цефтибутен, цефетамет пивоксил, цефподоксим проксетил, цефдинир, цефиксим, цефпрозид - для перорального применения.
Четвертое поколение: цефпиром и цефепим.
Название и формулы b-лактамных антибиотиков приведены в табл. 1.
Таблица 1
Название и химическая формула антибиотиков b-лактамного ряда.
| Антибиотик | Сокращение | Формула |
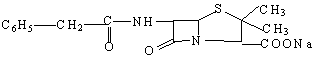
| Бензилпенициллин | Pen |
|
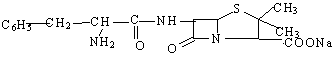
| Ампициллин | Am |
|
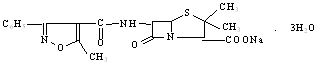
| Оксациллин | Ox |
|
| Амоксициллин | Amox |
|
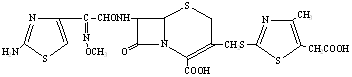
| Цефодизим | Ced |
|
| Цефазолин | Cef |
|
| Цефотаксим | сtox |
|
1. Фармакодинамика антибактериальных препаратов
В современной клинической практике наблюдается существенный рост использования антибактериальных препаратов. Однако и за рубежом, и в России отмечается низкое качество фармакотерапии антибиотиками, причем заболеваемость и смертность вследствие неспецифических инфекций возрастает с каждым годом [4, 6]. Оценить эффективность антибактериальной терапии в первые дни лечения чрезвычайно трудно, так как нет четких клинических и лабораторных критериев. В последние годы разработаны методы оценки адекватности терапии и выбора режима дозирования препаратов на основании моделирования параметров фармакокинетики/фармакодинамики антибактериальных лекарственных средств (ЛС) [5]. Применение подобных методик позволяет увеличить эффективность лечения, снизить сроки пребывания в стационаре и уменьшить смертность больных с тяжелыми неспецифическими инфекциями [7]. Согласно данным литературы, такие методики в России пока не апробированы на практике и не применяются для оптимизации лечения больных.
Авторами [8] проведено моделирование фармакодинамики наиболее распространенных антибактериальных препаратов (АБП) на основании выявления часто встречающихся микроорганизмов и определения степени их резистентности к АБП.
С учетом данных моделирования фармакодинамики выделяют основные группы АБП:
1. Препараты выбора для эмпирического (при неизвестном возбудителе) назначения цефтриаксон, линкомицин, эритромицин, ципрофлоксаиин.
2. Препараты выбора для терапии при известном (установленном при культуральном исследовании) возбудителе ванкомицин, цефепим, тиенам, меронем, рифампицин, цефтриаксон, линкомицин.
3. Препараты, применение которых в стационаре нежелательно, так как эти средства обладают недостаточно высокими показателями эффективности: коамоксициллин, ампициллин, доксициклин, гентамицин, оксациллин, цефоперазон, цефтазидим, амикацин.
Как показал анализ врачебных назначений в стационаре, доля препаратов 1-й группы — 27,4% от общего объема назначений, 2-й группы — 29,5%, 3-й группы, эффективность которых с точки зрения моделирования фармакодинамических параметров сомнительна, — 63,7% [4,5,7].
Дискодиффузионным методом исследовали на чувствительность к основным антибиотикам различных микроорганизмов. Результаты исследований обрабатывались при помощи компьютерной программы, написанной на основе таблиц Microsoft Excel.
1.1 Оптимизация фармакодинамики антимикробных средств
В настоящее время очень серьезной проблемой является лечение инфекций, вызванных микроорганизмами, резистентными к одному или нескольким противомикробным препаратам. Наиболее подходящим способом борьбы с такими инфекциями является оптимизация применения противомикробных средств. Как правило, для эмпирической терапии в наиболее тяжелых случаях применяются препараты широкого спектра, сохраняющие активность против большинства полирезистентных возбудителей
Авторами [9] исследованы фармакодинамические характеристики карбапеменов и рекомендаций по применению различных режимов дозирования препаратов этой группы. Идеальной стратегией при выборе режима дозирования антибиотиков является подход, позволяющий добиться экспозиции, необходимой для уничтожения определенных фармакокинетических параметров относительно минимально подавляющей концентрации (МПК): время превышения МПК (Т>МПК), отношение площади под фармакокинетической кривой (ППК) к МПК (ППК/МПК), отношение максимальных концентраций антибиотика Смакс/МПК. Для антибиотиков, характеризующихся концентрационно зависимым эффектом (аминогликозиды и фторхинолоны), наиболее точный прогноз их эффективности может быть получен при анализе таких фармакокинетических показателей, как ППК/МПК и Смакс/МПК. Причем было показано, что максимальная антимикробная эффективность наблюдается против грамотрицательных бактерий при достижении значений ППК/МПК 80-125 или Смакс/МПК в пределах 8-10.
Противомикробная активность b-лактамов (пенициллинов и цефалоспоринов), концентрационно независима и определяется прежде всего временем, в течение которого концентрация препарата в крови превышает МПК (Т>МПК). Было показано, что эффективность b-лактамов прямо зависит от периода времени между введениями препарата, в течение которого концентрации будут превышать МПК для микроорганизмов. Этот показатель обозначается %Т>МПК, где %Т - часть временного интервала в процентах между приемами установленной дозы противомикробного препарата.
Для того чтобы максимально увеличить фармакодинамические параметры карбапенемов, можно изменить традиционные схемы дозирования препаратов этой группы:
– увеличить дозу препарата не изменяя длительности интервала между дозами;
– сократить время между введением препарата, не изменяя его дозу;
– увеличить продолжительность инфузии антибиотика.
Установлено, что пролонгированная инфузия (~3 ч) позволяет добиться улучшения фармакодинамических параметров карбопенемов.
1.2 Фармакокинетика полусинтетических пенициллинов
Несмотря на появление новых антибиотиков и других лекарственных средств антимикробного действия, пенициллины продолжают широко использоваться в клинической практике. Основой химической структуры пенициллинов является 6-аминопенициллановая кислота. Препараты этой группы действуют бактерицидно. Пенициллины обладают низким уровнем токсичности, позволяющим использовать широкий диапазон дозировок, и сравнительно дешевы. Следует отметить высокую аллергогенность пенициллинов и наличие перекрестной аллергии между ними. Различают природные и полусинтетические пенициллины. Природные пенициллины образуются в процессе роста грибов (бензилпенициллин, его соли и эфиры, феноксиметилпенипиллин), полусинтетические получены путем модификации молекулы природных пенициллинов (пенициллиназорезистентные - оксациллин, диклоксациллин; широкого спектра действия - аминопенициллины, карбоксипенициллины, уреидопенициллины). Кроме того, существуют также комбинированные препараты, состоящие из полусинтетических пенициллинов и ингибиторов бета-лактамаз (уназин, аугментин, тиментин, тазоцин).
Полусинтетические пенициллины по спектру действия соответствует бензилпенициллину, однако уступает ему по активности в отношении большинства микроорганизмов. Изоксазолилпенициллины активны в отношении грамположительных кокков, чувствительных и устойчивых к бензилпенициллину. Основным в данном перечне препаратов, выпускаемых отечественной промышленностью, является оксациллин, который по спектру антибактериального действия; фармакокинетическим, фармакологическим параметрам, клинической эффективности, переносимости аналогичен другим изоксазолилам, в связи с чем на его примере автором [10] и рассматриваются основные свойства группы.
Оксациллин и другие изоксазолилы кислотоустойчивы, могут применяться парентерально (внутривенно, внутримышечно) и внутрь. Основные фармакокинетические параметры оксациллина представлены в табл. 2.
Таблица 2
Фармакокинетические показатели оксациллина.
| Разовая доза, г | Способ введения | Концентрация в сыворотке крови |
Т1/2, ч |
Связывание белками сыворотки | |
| мкг/мг | Часы после введения | ||||
|
0,5 1 0,5 |
Внутрь То же Внутривенно |
3-6 5-9 3 |
1 1 1 |
0,5-1,2 | 85-90 |
Основной особенностью фармакокинетики пенициллиназоустойчивых пенициллинов (как и других представителей пенициллиновых антибиотиков) является их быстрое выведение из организма больного (период полувыведения 0,5-1 ч, тем не менее более медленное, чем у бензилпенициллина), что обусловливает необходимость их частого введения, особенно при тяжелом течении заболевания (каждые 4-6 ч). Препараты хорошо всасываются при приеме внутрь и парентеральном введении, обнаруживаются в эффективных концентрациях в тканях печени, почек, легких, в экссудатах полостей, костной и мышечной тканях и др. Пик концентраций в крови антибиотиков при парентеральном введении (внутривенном и внутримышечном) существенно превышает наблюдаемый при их пероральном применении (в 3-4 раза). У новорожденных и недоношенных детей уровни концентраций изоксазолилов в крови существенно выше обнаруживаемых у взрослых больных. Так, пик концентрации оксациллина после его внутримышечного введения в дозе 250 мг составляет 14-15 мкг/мл, у новорожденных после внутримышечного введения 20 мг/кг в сутки достигает 45-50 мкг/мл. Период полувыведения (T1/2) изоксазолилов у взрослых в зависимости от способа введения колеблется в пределах 0,5-1 ч, у новорожденных - 1,5-1,8 ч. Выводятся изоксазолиловые пенициллины из организма больного преимущественно почками.
1.3 Фармакокинетика цефалоспоринов III и IV поколения
Цефалоспорины имеют широкий спектр антимикробного действия, бактерицидный механизм действия, низкий уровень токсичности. Кроме того, они неактивны в отношении энтерококков. В зависимости от спектра антимикробной активности различают цефалоспорины первого, второго, третьего и четвертого поколений. Каждое последующее поколение отличается от предыдущего более широким спектром антимикробного действия и большей устойчивостью к b-лактамазам. Кроме того, цефалоспорины принято разделять на пероральные и парентеральные. Выделяют также препараты по преимущественной активности: например, цефалоспорины с антисинегнойной активностью.
Препараты третьего поколения обладают особенно высокой активностью в отношении Г- бактерий из сем. Enterobacteriaceae, включая госпитальные множественноустойчивые штаммы. В отношении Г+ кокков, особенно стафилококков, их активность несколько ниже, чем у цефалоспоринов первого - второго поколений. Преимуществами цефалоспоринов третьего поколения являются активность в отношении некоторых типичных госпитальных патогенов и большая устойчивость к действию бета-лактамаз, недостатком - незначительная антистафилококковая активность. Четвертое поколение характеризуются более широким спектром антибактериальной активности, чем цефалоспорины третьего поколения. Высокоактивны в отношении большинства Г- бактерий, в том числе продуцирующих b-лактамазы. Цефалоспорины четвертого поколения стабильны по отношению к действию различных b-лактамаз. Очень важным является выявление фармакокинетики цефалоспоринов последних поколений.
По данным автора [11] цефалоспорины хорошо всасываются при внутримышечном введении. Большинство цефалоспоринов плохо всасывается из пищеварительного тракта. Однако часть препаратов абсорбируется достаточно хорошо и поэтому может вводиться перорально. Биодоступность последних – от 40–95%. Они накапливаются в крови в бактерицидных концентрациях, что и обеспечивает необходимый фармакотерапевтический эффект. Концентрация в тканях и жидкостях составляет от 30 до 70%, внутрь клетки препараты не проникают. В крови цефалоспорины частично связываются с белками плазмы. Основные фармакокинетические характеристики цефалоспоринов III поколения приведены в табл. 3.
Проницаемость через физиологические
барьеры и через гематоэнцефалический барьер имеет следующие особенности:
– препараты I поколения – не проникают;
– II поколение – умеренно при воспалении;
– III–IV поколение – хорошо проникают при воспалении (за исключением цефоперазона).
Таблица 3
Фармакокинетические параметры цефалоспоринов III поколения [11].
|
Препараты |
Доза (мг), способ применения |
Cmax, мг/л |
Т1/2, ч |
AUC, мг/л.ч |
Выведение с мочой, % |
Биодоступность,% |
Связывание с белками,% |
| Цефиксим | 400, вн. | 3,6 | 3,1 | 25,7 | 22-27 | 50 | 65 |
| Цефоперазон | 1000, в/в | 125,8 | 1,9-2,7 | 408,6 | 14-27 | 82-93 | |
| Цефотаксим | 500, в/м | 15,4 | 1,1 | 31,4 | 55-65 | 30-51 | |
| Цефтазидим | 1000, в/в | 77,4 | 1,9 | 147,3 | 89 | < 10 | |
| Цефтизоксим | 1000, в/в | 52,2 | 1,5 | 100,9 | 73-85 | 30 | |
| Цефтриаксон | 1000, в/в | 161,2 | 6-8 | 1005 | 54 | 85-95 | |
| Цефподоксим проксетил | 100, вн. | 1,34 | 1,9 | 7,8 | 44 | 50 | 40 |
| Цефтибутен | 200, вн. | 9,3 | 1,8-2 | 43,7 | 78 | 80 | 65-77 |
Трансплацентарный переход составляет от 20 до 40%. Препараты цефалоспоринов не метаболизируются в организме, за исключением цефотаксима, который превращается в активный метаболит дезацетилцефотаксим. Большинство цефалоспориновых антибиотиков выводятся почками (фильтрацией и секрецией), отдельные препараты преимущественно с желчью в кишечник (цефоперазон, цефтриаксон). Период полувыведения 1–2 часа, за исключением цефтибутена, цефиксима (4 ч), цефтриаксона (8 часов). Цефалоспорины характеризуются хорошей переносимостью. Наиболее частыми нежелательными явлениями при применении цефалоспоринов являются аллергические реакции (2–3%), и хотя их частота существенно меньше по сравнению с пенициллинами. Необходимо помнить, что примерно у 10% больных с гиперчувствительностью на пенициллины возможно развитие перекрестной реакции к цефалоспоринам. Из других нежелательных реакций следует отметить местную болезненность при внутримышечном введении цефалоспоринов. Возможно введение с лидокаином для уменьшения болезненности. При внутривенном введении редко наблюдается развитие флебитов (менее 1%), для уменьшения риска их развития необходимо медленное введение в течение 2–4 мин. Реакции со стороны желудочно–кишечного тракта наблюдаются редко (около 2%), чаще при применении пероральных препаратов. Парентеральные цефалоспорины, экскретирующиеся с желчью (цефоперазон, цефтриаксон), в большей степени вызывают диарею.
Цефпиром и цефепим плохо всасываются из желудочно-кишечного тракта и поэтому применяются только парентерально - внутривенно или внутримышечно. Автором [11, 12] показано, что при внутримышечном введении оба препарата характеризуются высокой биодоступностью. При внутривенном введении в крови быстро достигаются высокие концентрации, которые затем снижаются биэкспоненциально с периодом полураспределения около 0,3 часов. Период полувыведения цефепима и цефпирома не зависит от дозы и длительности применения и составляет около 2 часов. Антибиотики обнаруживаются в крови в терапевтических концентрациях в течение 12 часов, что является обоснованием для их применения 2 раза в сутки. Через 12 часов после в/в введения в дозе 1 и 2 г сывороточные концентрации цефпирома составляют 1 и 2,5 мг/л, что выше значений МПК для большинства чувствительных грамотрицательных и грамположительных бактерий, за исключением P. aeruginosa, Acinetobacter spp. и Enterococcus spp. [13,14,16]. Цефепим и цефпиром обладают сходными фармакокинетическими параметрами (табл. 4). Оба препарата в незначительной степени метаболизируют в организме и в неизмененном виде выводятся с мочой. Почечный клиренс составляет 80-70% от общего клиренса.
Таблица 4
Фармакокинетические параметры цефепима и цефпирома [13 - 16]
|
Параметры |
Цефепим 1 г в/в |
Цефпиром 1 г в/в |
|
Cmax , мг/л |
67-82 | 53-97 |
|
Vdss , л |
18 | 21 |
| F при в/м введении, % | ~ 100 | >90 |
| AUC, мг•ч/л | 137-149 | 119-156 |
|
CLt , мл/мин |
122-155 | 109-177 |
|
T 1/2, ч |
1,3-2,3 | 1,5-2,5 |
| Связь с белками, % | 16-19 | 5-13 |
Цефепим и цефпиром в незначительной степени связываются с белками плазмы и хорошо проникают в жидкости и ткани организма, причем концентрации препаратов в тканях легких, коже и мягких тканях, асцитической жидкости превышают МПК основных возбудителей этих инфекций (табл. 5)
Таблица 5
Проникновение цефепима и цефпирома в жидкости и ткани организма [13 - 18]
|
Ткани и жидкости |
Коэффициент пенетрации (соотношение концентраций ткань/кровь) |
|
|
Цефепим |
Цефпиром |
|
| Воспалительная жидкость | 0,8 | 0,9 |
| Перитонеальная жидкость | 0,66 | 0,98 |
| Мокрота | 0,1 | 0,05-0,2 |
| Бронхиальная ткань | 0,6 | 0,46 |
| Жидкость простаты | 0,43 | 0,31-0,46 |
| Женские половые органы | 0,6 | 0,58 |
| Спинномозговая жидкость (при менингите) | 0,2 | 0,19-0,25 |
| Грудное молоко | <0,01 | 0,04 |
У больных пожилого возраста наблюдается некоторое изменение фармакокинетических параметров цефепима и цефпирома, характеризующееся увеличением периода полувыведения в 1,7-2 раза и снижением общего клиренса. Однако эти изменения фармакокинетики не требуют рутинной коррекции режима дозирования препаратов у пожилых. Авторами [14,15] показано, что заболевания печени не оказывают влияния на фармакокинетику цефепима и цефпирома, в то время как при нарушенной функции почек требуется коррекция режима дозирования с учетом степени почечной недостаточности. У больных с уремией рекомендуемые дозы цефепима и цефпирома составляют 0,5 г с интервалом 24 часа плюс дополнительно 0,25 г после сеанса гемодиализа. У детей выраженных изменений кинетики этих препаратов не наблюдается [16].
Цефалоспорины IV поколения применяются в клинической практике с начала 90-х годов, и за этот период проведено большое количество сравнительных и несравнительных исследований этих препаратов при различных инфекциях, главным образом госпитальных.
При сравнительных исследованиях цефепим и цефпиром показали сходную клиническую эффективность с цефалоспоринами III поколения - цефотаксимом, цефтриаксоном и цефтазидимом, при этом положительный бактериологический эффект при применении цефалоспоринов IV поколения в ряде случаев был выше, чем препаратов сравнения. Цефпиром и цефепим характеризуются хорошей переносимостью даже при лечении тяжелых больных. Дозирование цефалоспоринов IV поколения представлено в табл. 6.
Таблица 6
Дозирование цефепима и цефпирома
|
Заболевания |
Разовая доза, г |
Интервал, ч |
| Инфекции у больных с нейтропенией | 2 | 8-12 |
| Инфекции в отделении интенсивной терапии | 2 | 12 |
| Госпитальная пневмония | 2 | 12 |
| Интраабдоминальная инфекция | 2 | 12 |
| Сепсис | 2 | 12 |
| Инфекция, вызванная | 2 | 12 |
| Внебольничная пневмония | 1 | 12 |
| Инфекции кожи и мягких тканей | 1 | 12 |
| Инфекции мочевыводящих путей | 0,5-1 | 12 |
Таким образом, оптимальным режимом введения цефалоспоринов является тот, который позволяет как можно дольше поддерживать концентрацию антибиотика в очаге инфекции выше МПК для соответствующего микроорганизма; в случае с затрудненного диффузного переноса достичь этого удается созданием высоких пиковых концентраций антибиотика в крови («заброс» антибиотика в инфекционный очаг) [19].
1.4 Фармакокинетика аминогликозидных антибиотиков
С момента открытия и внедрения в 1944 г. первого представителя данной группы - стрептомицина - и до настоящего времени аминогликозиды сохраняют свое значение как наиболее эффективные средства лечения инфекций, вызываемых преимущественно грамотрицательными микроорганизмами.
Общее название "аминогликозиды" принято для данной группы соединений в связи с тем, что в составе их молекулы присутствуют аминосахара, связанные с агликоновой частью молекулы (как правило, производные циклогексана) гликозидной связью. Популярность аминогликозидов и их практическая значимость в медицине обусловлены широким спектром антимикробного действия на большинство грамотрицательных и грамположительных микроорганизмов, активностью против микобактерий и некоторых простейших; новых аминогликозидов - против синегнойной палочки и других неферментирующих грамотрицательных бактерий. К важным особенностям действия аминогликозидов относится их активность в отношении большинства возбудителей опасных инфекционных заболеваний. Очень важно в этом аспекте выявление фармакокинетики этих соединений.
Современные аминогликозиды практически аналогичны по фармакокинетическим свойствам: они плохо всасываются при приеме внутрь и местном применении (не более 2% от принятой дозы). Применяются при системных инфекциях только парентерально, внутримышечно или внутривенно. Период полувыведения (Т1/2) этой группы антибиотиков составляет 1,5 - 3 ч. Хорошо распределяются в тканях и жидкостях организма больного; выводятся почками путем клубочковой фильтрации. При нарушении выделительной функции почек накапливаются в организме больного с удлинением периода полувыведения [20, 21].
Детально фармакокинетика аминогликозидов описывается автором [22] на примере гентамицина с внесением необходимых дополнений для других представителей группы.
Фармакокинетика гентамицина и других аминогликозидов является дозозависимой (табл. 7). Увеличение вводимой дозы препаратов сопровождается пропорциональным возрастанием их уровней в крови. Для аминогликозидов характерной является вариабельность фармакокинетических показателей.
При введении одинаковой дозы потенциально токсические уровни в крови (10 - 14 мкг/мл) для природных аминогликозидов могут быть обнаружены в среднем у 10% больных, концентрации ниже необходимых для адекватной терапии (2-3 мкг/мл), особенно при выделении умеренно чувствительных возбудителей (МПК 1-2 мкг/мл), выявляются у 25% больных и более.
Таблица 7
Фармакокинетика аминогликозидов при нормальной функции почек [20, 21]
|
|
Средняя разовая доза, мг/кг |
Максимальная суточная доза, мг/кг |
Т1/2, ч |
Концентрация в крови, мкг/мл * |
|
|
Cmax |
Cmin |
||||
| Амикацин | 5-7,5 | 15 | 2-3 | 20-25 | 5-10 |
| Гентамицин | 1,7 | 5 | " | 4-8 | 1-2 |
| Нетилмицин | 2-2,5 | 7,5 | " | 6-10 | 0,5-2 |
| Сизомицин | 1,5 | 4,5 | " | 4-6 | 1-2 |
| Тобрамицин | 1,7 | 5 | " | 4-8 | 1-2 |
|
* Для уточнения схем введения определяют значения Сmax и Cmin в крови в динамике. Образцы крови для определения Сmax отбирают через 30 мин после внутримышечного введения, через 1 ч после внутримышечного введения. |
|||||
Наиболее предсказуемые уровни препаратов в крови (наименьшая вариабельность) характерны для амикацина и нетилмицина. Постоянный фармакокинетический мониторинг является единственным средством оптимизации лечения, позволяющим корригировать отклонения от средних фармакокинетических показателей и исключать создание токсических или субтерапевтических уровней в крови.
Поскольку гентамицин, как и другие аминогликозиды, выводится из организма человека почками путем клубочковой фильтрации, основной вклад в вариабельность фармакокинетики антибиотика оказывает состояние выделительной функции почек (отклонения возрастные или обусловленные патологическими изменениями). Концентрации гентамицина в крови зависят также от показателей гематокрита (вследствие проникновения антибиотика и адсорбции на них в эритроцитах). Схемы терапии гентамицином и другими аминогликозидами в каждом случае должны корригироваться таким образом, чтобы Cmax колебался в пределах 6-8 мкг/мл, Сmin - 1,5-2 мкг/мл [22].
В условиях количественного определения антибиотикочувствительности (с установлением значения МПК) возможен прогноз эффективности избранного режима гентамицинотерапии. Он производится путем установления оптимального соотношения между известным значением Сmax (8 мкг/мл при стандартной дозе антибиотика) и МПК для выделенного возбудителя (2 мкг/мл). Величина этого соотношения, обеспечивающего быстрый бактерицидный эффект, должна быть не менее 4 (Сmaх /МПК). При выделении возбудителей со значением МПК 3,2 - 6,4 мкг/мл это соотношение составляет 8/3,2 - 2,5 или 8/6,4-1,2, т. е. в этих условиях лечение может быть неэффективным.
Коррекция показателей путем повышения дозы гентамицина и, следовательно, его концентраций в крови невозможна вследствие низкого химиотерапевтического индекса препарата. Данные примеры показывают, что эффективная гентамицинотерапия возможна только при условии выделения высокочувствительных возбудителей (МПК не более 1,6 мкг/мл).
Резко меняется фармакокинетика гентамицина и других аминогликозидов при нарушении выделительной функции почек: удлиняется время циркуляции препарата в организме больного, концентрации его в крови и тканях повышаются до уровней, превышающих безопасные значения.
Фармакокинетика гентамицина меняется также при тяжелых заболеваниях, например муковисцидозе. Это происходит вследствие существенного увеличения объема распределения и возрастания плазменного клиренса препарата. Рекомендуемые дозы гентамицина у таких больных выше, чем в обычных ситуациях, а лечение индивидуализируется в каждом случае под контролем определения концентраций антибиотика в крови [22].
Гентамицин практически не связывается белками сыворотки крови (0 - 25%). Связывание гентамицина, как и других аминогликозидов, с белками возрастает при снижении концентрации двухвалентных ионов (кальция и магния).
Гентамицин хорошо распределяется в тканях и жидкостях больного. Концентрация препарата в плевральной, синовиальной, перикардиальной, асцитической жидкостях составляет около 50% от обнаруживаемой в сыворотке крови; в перитонеальном экссудате при бактериальном перитоните - 70% уровня в крови.
Концентрация гентамицина в бронхиальном секрете составляет только 25 - 40% от достигаемой в крови, однако уровень препарата снижается медленно.
Проникает через плаценту, в пупочном канатике содержится 25 - 30% уровня в материнской крови. Обнаруживается в тканях плода при его применении с лечебной целью у матери; в тканях почек накапливается; концентрации антибиотика в легких, сердце, скелетной мускулатуре достигают терапевтических; в тканях почек накапливается.
Гентамицин, как и другие аминогликозиды, накапливается в тканях почек (преимущественно в корковом слое) в количествах, составляющих 40% общего содержания в тканях и жидкостях организма. Концентрация антибиотика в корковом слое может в 100 раз и более превышать обнаруживаемую в сыворотке крови; в мозговом веществе и сосочках почек его концентрации меньше, чем в коре, препарат обнаруживается в тканях почек в течение 25 - 30 дней после последней инъекции. Из других особенностей фармакокинетики гентамицина следует отметить его проникновение в полость внутреннего уха.
Гентамицин экскретируется из организма путем клубочковой фильтрации в активной форме. Почечный клиренс антибиотика составляет 60 мл/мин. В течение первых двух дней выделяется 40% введенной дозы, в течение последующих дней - 85%, что может свидетельствовать о наличии внепочечных механизмов экскреции.
В табл. 8 приведены рекомендуемые дозы применения аминогликозидов при нормальной функции почек.
Таблица 8
Рекомендуемые схемы применения аминогликозидов
при нормальной функции почек
|
|
Возраст | Доза | Периодичность | |
| Способ введения | ||||
| Амикацин | Внутримышечно |
взрослые, дети старше 14 лет |
0,5 г (максимальная суточная доза - 1,5 г) |
каждые 8 - 12 ч |
| дети до 14 лет |
5 - 7,5 мг/кг (максимальная суточная доза - 15 мг/кг) |
каждые 8 – 12 ч | ||
| Внутривенно |
взрослые, дети старше 14 лет |
по 1 - 1,5 г | 1 раз в сутки через 24 ч | |
| дети до 14 лет | 7,5 – 10 мг/кг | по показаниям через 24 ч | ||
| Гентамицин | Внутримышечно |
взрослые, дети старше 14 лет |
0,5 - 1 мг/кг (максимальная суточная доза - 5 мг/кг) |
каждые 8 - 12 ч. |
| дети до 14 лет | По 1 мг/кг (максимальная суточная доза - 4 мг/кг) | каждые 8 - 12 ч | ||
| Внутривенно |
взрослые, дети старше 14 лет |
3 - 4 мг/кг | 1 раз в сутки через 24 ч | |
| дети до 14 лет |
Таким образом, антибактериальный эффект аминогликозидов коррелирует с соотношением Смакс/МПК, в связи с чем введение высоких доз и удлинение интервала дозирования оптимизируют фармакодинамическое взаимодействие антибиотика с микробной клеткой при локации инфекции как в кровяном русле, так и в очагах с затрудненным диффузным переносом [19].
1. 5 Определение b-лактамных антибиотиков в сыворотке крови и смешанной нестимулированной слюне
Слюнные железы и полость рта являются одной из зон возможного распределения лекарственных веществ.
Стимулированная слюна стабилизирует значения отношения концентраций веществ в слюне к таковой в плазме крови.
Методы стимулирования саливации:
– механические (движения языка, сочетание инертных материалов: использование не ароматизированной жевательной резинки);
– вкусовые (лимонная кислота, ароматизированные таблетки, фруктовые капли);
– фармакологические (ацетилхолин и др.).
Для определения антибиотиков в слюне используют также и микробиологические методы [23].
Основные корреляции концентраций лекарственных веществ в крови и слюне приведены в табл. 9.
Таблица 9
Корреляции кнцентраций в сыворотке крови и смешанной слюне
| Вещество |
Доза / способ введения |
Сmax в крови |
Сmax в слюне |
| Ампициллин |
0,556 г (внутривенно) 0,556 г (внутрь) |
41,4 мкг/мл 3 мкг/мл |
0,45 мкг/мл 0,025 мкг/мл |
| Эритромицин | 7,5 мг/кг веса добровольцев | 4,07 мкг/мл | 0,84 мкг/мл |
| Эритромицина стеарат | 0,7 г | 2,5 мкг/мл | 0,57 мкг/мл |
| Гентамицин |
3 мг/кг однократное введение двукратное введение трехкратное введение |
10,9 мкг/мл | 7,1 мкг/мл |
| Амикацин | 15 мг/кг | 33,4 мкг/мл | 25,4 мкг/мл |
Через 4 – 6 часов после введения концентрация антибиотиков снижается, а через 24 часа они не обнаруживаются в исследуемых средах.
Таким образом, условия введения антибиотиков в организм человека должны быть оптимально скорректированными для их более точного определения в крови и жидкости ротовой полости.
2. Экспериментальная часть
Проведено определение содержание b-лактамных антибиотиков в сыворотке крови и смешанной слюне практически здоровых лиц (средний возраст 20±2 года, n = 10). В предварительно подготовленные пробы сыворотки крови и ЖРП вводились добавки бензилпенициллина, ампициллина, оксациллина, цефазолина и цефотаксима (40 и 20 мкг/мл). С использованием потенциометрических сенсоров определялось содержание антибиотиков в биосредах (через 10, 60, 120 мин). Полученные данные статистически обрабатывались по программе МНК и таблиц программы Microsoft Exсel.
Для оценки достоверности различий при альтернативном варьировании содержания антибиотиков в сыворотки крови и ЖРП рассчитывались коэффициенты Стьюдента и определялась доверительная вероятность.
В табл 1. приведены данные по содержанию антибиотиков в крови и смешанной слюне практически здоровых лиц.
Таблица 1
Содержание антибиотиков в сыворотке крови и смешанной слюне практически здоровых лиц (средний возраст 20±2 года, n = 10), внесенные добавки M±m.
| Антибиотик | Введено, мкг/мл | Найдено, мкг/мл. | ||||||
| Сыворотка | Жрп | |||||||
| 10 мин | 60 мин | 120 мин | 10 мин | 60 мин | 120 мин | |||
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | |
| Бензилпеницилин |
40 20 |
35±7 18±6 |
34±8 17±7 |
20±3 10±4 |
37±5 19±4 |
33±8 18±5 |
18±4 10±3 |
|
|
P1>0,05 |
P2>0,05 |
P3<0,001 |
P4>0,05 |
P5>0,05 |
P6<0,001 |
|||
|
P7>0,05 |
||||||||
|
P8<0,05 |
||||||||
|
P9<0,05 |
||||||||
| Ампициллин |
40 20 |
39±8 19±6 |
36±9 18±8 |
34±7 18±5 |
41±3 17±5 |
36±8 18±6 |
34±6 16±4 |
|
|
P1>0,05 |
P2>0,05 |
P3<0,001 |
P4>0,05 |
P5>0,05 |
P6<0,001 |
|||
|
P7>0,05 |
||||||||
|
P8<0,05 |
||||||||
|
P9<0,05 |
||||||||
| Оксациллин |
40 20 |
42±6 21±7 |
39±6 19±7 |
38±6 17±5 |
38±6 19±3 |
39±5 18±5 |
37±4 17±4 |
|
|
P1>0,05 |
P2>0,05 |
P3<0,001 |
P4>0,05 |
P5>0,05 |
P6<0,001 |
|||
|
P7>0,05 |
||||||||
|
P8<0,05 |
||||||||
|
P9<0,05 |
||||||||
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 |
| Цефазолин |
40 20 |
44±9 21±8 |
41±8 21±6 |
41±6 18±5 |
38±6 19±4 |
37±5 18±5 |
35±6 18±4 |
|
P1>0,05 |
P2>0,05 |
P3<0,001 |
P4>0,05 |
P5>0,05 |
P6<0,001 |
||
|
P7>0,05 |
|||||||
|
P8<0,05 |
|||||||
|
P9<0,05 |
|||||||
| Цефотаксим |
40 20 |
38±8 19±6 |
36±9 18±7 |
35±7 16±8 |
39±6 18±4 |
37±5 19±3 |
36±4 17±4 |
|
P1>0,05 |
P2>0,05 |
P3<0,001 |
P4>0,05 |
P5>0,05 |
P6<0,001 |
||
|
P7>0,05 |
|||||||
|
P8<0,05 |
|||||||
|
P9<0,05 |
|||||||
|
*P1- по сравнению с данными, полученными через 10 мин для сыворотки крови; P2 - по сравнению с данными, полученными через 60 мин для сыворотки крови; P3 – по сравнению с данными, полученными через 120 мин для сыворотки крови; P4- по сравнению с данными, полученными через 10 мин для ЖРП; P4 - по сравнению с данными, полученными через 60 мин для ЖРП; |
P5 – по сравнению с данными, полученными через 120 мин ЖРП; P6 – по сравнению с данными, полученными через 10 мин для сыворотки и ЖРП; P7 – по сравнению с данными полученными через 60 мин для сыворотки и ЖРП; P8 – по сравнению с данными полученными через 120 мин для сыворотки и ЖРП; |
Показано, что содержание БП в сыворотке крови через 60 мин находится на уровне его содержания через 10 мин (p1>0,05); через 120 мин БП понижается до (20±3) мкг/мл и статистически достоверно отличается от его содержания через 10 и 60 мин (p3<0,001).
Содержание БП в ЖРП через 10, 60 мин отличается от введенного количества антибиотика (p4>0,05; p5>0,05); через 120 мин содержание БП понижается и статистически достоверно отличается от введенного количества БП и его содержания через 10 и 60 мин (p6<0,001).
Не выявлено статистически достоверной разницы между содержанием антибиотика в сыворотке крови и смешанной слюне через 10 мин (p7>0,05), 60 мин (p8>0,05) и 120 мин (p9>0,05).
Полученные данные свидетельствуют об одинаковом поведении бензилпенициллина в исследуемых биосредах независимо от введенного количества антибиотика (40 мкг/мл и 20 мкг/мл).
Не выявлено статистически достоверной разницы по содержанию ампициллина, оксациллина, цефазолина и цефотаксима через 10, 60, 120 мин по сравнению с введенными концентрациями (p1¸p9>0,05).
Проведено ионометрическое определение антибиотиков в крови и смешанной слюне больных в возрасте 12±2 года с инфекцией мочевыводящих путей до и на фоне лечения антибиотиками (табл. 2).
Таблица 2
Содержание антибиотиков в сыворотке крови и смешанной слюне больных с инфекцией мочевыводящих путей (средний возраст 12±2 года, n = 28) M±m
| Антибиотик | Число пациентов | Сыворотка, мкг/мл | Смешанная слюна, мкг/мл | ||
| 1 день | 5 день | 1 день | 5 день | ||
|
Ампициллин Аугментин |
6 | 16±1,8 | 17±1,9 | 1,0±0,1 | 1,3±0,04 |
|
P1*>0,05 |
P2<0,05 |
||||
|
P3<0,05 |
|||||
|
P4<0,05 |
|||||
| Цефазолин | 12 | 15,6±1,7 | 19,2±1,9 | 0,81±0,3 | 1,1±0,08 |
|
P1>0,05 |
P2<0,05 |
||||
|
P3<0,05 |
|||||
|
P4<0,05 |
|||||
| Цефотаксим | 10 | 14,9±2,2 | 15,7±2,4 | 0,92±0,1 | 1,3±0,05 |
|
P1>0,05 |
P2<0,05 |
||||
|
P3<0,05 |
|||||
|
P4<0,05 |
|||||
*P1 – по сравнению с больными до лечения (сыворотка); P2 – по сравнению с больными до лечения (ЖРП);
P3 – по сравнению с содержанием в сыворотке крови (до лечения); P4 – по сравнению с содержанием в сыворотке крови (на фоне антибиотиков)
Доза введения препаратов составила 500 мг, а время забора - через 60 мин. Не выявлено статистически достоверной разницы по содержанию ампициллина, цефазолина и цефотаксима в сыворотке крови больных до и на фоне лечения (p1>0,05), тогда как для ЖРП содержание Am до лечения (1 день) и на фоне лечения (5 день) статистически достоверно различаются (p2<0,05). Статистически достоверные различия получены по содержанию Am в сыворотке крови и ЖРП для больных как до лечения (p3<0,05), так и на фоне лечения (p4<0,05), что соответсвует литературным данным [23].
Выявлена корреляция между содержанием антибактериальных препаратов в сыворотке крови и смешанной слюне больных. Можно сделать вывод, что определение антибиотиков возможно в смешанной слюне.
Проведено ионометрическое определение антибиотиков в смешанной слюне больных в возрасте 6±2 года с инфекцией мочевыводящих путей на фоне лечения антибиотиками (табл. 3).
Таблица 3. Содержание антибиотиков в сыворотке крови и смешанной слюне больных с инфекцией мочевыводящих путей (средний возраст 6±2 года, n = 22) M±m
| Антибиотик | Число пациентов | Смешанная слюна, мкг/мл | ||
| 1 день | 3 день | 5 день | ||
| Цефазолин | 12 | 0,8±0,05 | 1,30±0,07 | 1,36±0,08 |
|
*P1<0,05 |
||||
|
P2<0,05 |
||||
|
P3>0,05 |
||||
| Цефотаксим | 10 | 1,1±0,04 | 1,26±0,04 | 1,32±0,05 |
|
P1<0,05 |
||||
|
P2<0,05 |
||||
|
P3>0,05 |
||||
*P1 – по сравнению с 1 днем (1 – 3 день); P2 – по сравнению с 1 днем (1 – 5 день); P3 – по сравнению с 3 днем (3 – 5 день)
Доза введения препаратов составила 300 мг 3 раза в сутки, а время забора - через 60 мин после введения. Выявлена статистически достоверная разница по содержанию цефазолина и цефотаксима в смешанной слюне больных на 1 – 3, 1 – 5 дни лечения (p1,p2<0,05), тогда как содержание Cef и Ctox во время лечения (3 – 5 день) статистически достоверно не различаются (p3>0,05).
Проведено ионометрическое определение антибиотиков в смешанной слюне больных пневмонией в возрасте 12±2 года на фоне лечения антибиотиками (табл. 4).
Таблица 4
Содержание антибиотиков в сыворотке крови и смешанной слюне больных пневмонией (средний возраст 12±2 года, n = 16) M±m
| Антибиотик | Число пациентов | Смешанная слюна, мкг/мл | ||
| 1 день | 3 день | 5 день | ||
| Цефазолин | 8 | 1,76±0,06 | 1,82±0,5 | 1,92±0,4 |
|
*P1>0,05 |
||||
|
P2>0,05 |
||||
|
P3>0,05 |
||||
| Цефотаксим | 8 | 1,75±0,7 | 1,86±0,6 | 1,94±0,3 |
|
P1>0,05 |
||||
|
P2>0,05 |
||||
|
P3>0,05 |
||||
*P1 – по сравнению с 1 днем (1 – 3 день); P2 – по сравнению с 1 днем (1 – 5 день); P3 – по сравнению с 3 днем (3 – 5 день)
Доза введения препаратов составила 1 г, а время забора - через 60 мин после введения. Не выявлено статистически достоверной разницы по содержанию цефазолина и цефотаксима в смешанной слюне больных на 1 – 3, 1 – 5 и 3 – 5 дни лечения (p>0,05).
Проведено ионометрическое определение антибиотиков в смешанной слюне больных пневмонией в возрасте 6±2 года на фоне лечения антибиотиками (табл. 5).
Таблица 5
Содержание антибиотиков в сыворотке крови и смешанной слюне больных пневмонией (средний возраст 6±2 года, n = 26) M±m
| Антибиотик | Число пациентов | Смешанная слюна, мкг/мл | ||
| 1 день | 3 день | 5 день | ||
| Цефазолин | 10 | 0,49±0,06 | 0,56±0,04 | 0,65±0,05 |
|
*P1>0,05 |
||||
|
P2>0,05 |
||||
|
P3>0,05 |
||||
| Цефотаксим | 10 | 0,46±0,07 | 0,52±0,04 | 0,59±0,04 |
|
P1>0,05 |
||||
|
P2>0,05 |
||||
|
P3>0,05 |
||||
| Аугментин | 6 | 0,46±0,05 | 0,58±0,03 | 0,62±0,05 |
|
P1<0,05 |
||||
|
P2<0,05 |
||||
|
P3>0,05 |
||||
*P1 – по сравнению с 1 днем (1 – 3 день); P2 – по сравнению с 1 днем (1 – 5 день); P3 – по сравнению с 3 днем (3 – 5 день)
Доза введения препаратов составила 500 мг, а время забора - через 60 мин. Не выявлено статистически достоверной разницы по содержанию аугментина в смешанной слюне на 3 – 5, цефазолина и цефотаксима на 1 – 3, 1 – 5 и 3 – 5 дни лечения (p>0,05). Тогда как содержание аугментина на фоне лечения (1 – 3, 1 – 5 день) статистически достоверно различается (p1, p2<0,05).
Ионометрическое определение антибиотиков в смешанной слюне больных пневмонией в возрасте 12±2 года на фоне лечения антибиотиками показано в табл. 6.
Таблица 6
Содержание антибиотиков в сыворотке крови и смешанной слюне больных нефрологическими заболеваниями (средний возраст 12±2 года, n = 21) M±m
| Антибиотик | Число пациентов | Смешанная слюна, мкг/мл | ||
| 1 день | 3 день | 5 день | ||
| Цефазолин | 10 | 1,36±0,06 | 1,42±0,09 | 1,44±0,07 |
|
*P1>0,05 |
||||
|
P2>0,05 |
||||
|
P3>0,05 |
||||
| Цефотаксим | 11 | 1,42±0,09 | 1,46±0,08 | 1,43±0,06 |
|
P1>0,05 |
||||
|
P2>0,05 |
||||
|
P3>0,05 |
||||
*P1 – по сравнению с 1 днем (1 – 3 день); P2 – по сравнению с 1 днем (1 – 5 день); P3 – по сравнению с 3 днем (3 – 5 день)
Доза введения препаратов составила 1 г, а время забора - через 60 мин после введения. Не выявлено статистически достоверной разницы по содержанию цефазолина и цефотаксима в смешанной слюне больных на 1 – 3, 1 – 5 и 3 – 5 дни лечения (p>0,05).
Проведено ионометрическое определение антибиотиков в смешанной слюне больных нефрологическими заболеваниями в возрасте 6±2 года на фоне лечения антибиотиками (табл. 7).
Таблица 7
Содержание антибиотиков в сыворотке крови и смешанной слюне больных нефрологическими заболеваниями (средний возраст 6±2 года, n = 32) M±m
| Антибиотик | Число пациентов | Смешанная слюна, мкг/мл | ||
| 1 день | 3 день | 5 день | ||
| Цефазолин | 12 | 0,76±0,06 | 0,82±0,05 | 0,93±0,04 |
|
*P1>0,05 |
||||
|
P2>0,05 |
||||
|
P3>0,05 |
||||
| Цефотаксим | 12 | 0,81±0,05 | 0,86±0,04 | 0,96±0,05 |
|
P1>0,05 |
||||
|
P2>0,05 |
||||
|
P3>0,05 |
||||
| Аугментин | 6 | 0,79±0,04 | 0,84±0,06 | 0,98±0,04 |
|
P1<0,05 |
||||
|
P2<0,05 |
||||
|
P3>0,05 |
||||
*P1 – по сравнению с 1 днем (1 – 3 день); P2 – по сравнению с 1 днем (1 – 5 день); P3 – по сравнению с 3 днем (3 – 5 день)
Доза введения препаратов составила 500 мг, а время забора - через 60 мин. Не выявлено статистически достоверной разницы по содержанию аугментина, цефазолина и цефотаксима в смешанной слюне на 1 – 3 и 3 – 5 дни лечения (p>0,05). Тогда как содержания цефазотлна, цефотаксима и аугментина на фоне лечения (1 – 5 день) статистически достоверно различаются (p2<0,05).
Выводы
На основе проанализированных литературных источников можно сделать вывод, что изучение фармакокинетики и фармакодинамики антибиотиков b-лактамного ряда является очень важной составляющей всего процесса влияния лекарств на организм человека. Знание основных принципов фармакокинетики и фармакодинамики, умение ими пользоваться на практике приобретают особое значение в случаях, когда неясны причины неэффективности лечения или плохой переносимости больным лекарственного препарата, при лечении больных, страдающих заболеваниями печени и почек, при одновременном применении нескольких лекарственных средств и др. Фармакокинетические и фармакодинамические исследования необходимы при разработке новых препаратов, их лекарственных форм, а также при экспериментальных и клинических испытаниях лекарственных средств.
Использование этих знаний в области аналитической химии способствует созданию новых методов исследования и экспресс-диагностик концентраций антибиотиков не только в сыворотке крови, но и, как было показано в экспериментральной части, в жидкости ротовой полости. Полученные данные показывают, что определение антибиотиков возможно в смешанной слюне.
Список использованных источников
1. Навашин С.П., Навашин П.С. Фармакокинетические показатели антибиотиков и их значение при разработке схем антибактериальной терапии, прогнозе эффективности//Антибиотики и химиотерапия. – 1993, Т.38,№10-11,С.26-34
2. Навашин С.М. Современное состояние науки об антибиотиках и перспективы её развития //Антибиотики и химиотерапия. – 1992,Т.32,№9,С.38-43
3. Богомолова Н.С., О.Н.Белова, Васильев М.М. и др. Сулациллин – новая комбинированная лекарственная форма для лечения бактериальных инфекций//Антибиотики и химиотерапия. – 1995, Т.40,№6,С.43 - 47
4. Чучалин А.Г. Стандарты (протоколы) диагностики и лечения больных с неспецифическими заболеваниями легких.- М.:Грантъ,1999. – 40 с.
5. Bryan C.S., Talwani R., Stinson MS. Penicillin dosing for pneumococcal pneumonia// Chest. – 1997,Vol.112,№12,P.1657
6. Evans et al. Risk Factors for Adverse Drug Events: A 10-Year Analysis Ann Pharmacother, 2005,Vol. 39,P.1161 – 1168
7. Scaglione F., Caronzolo D., Pintucci J. Measurement of Cefaclor and Amoxicillin-Clavulanic Acid Levels in Middle Ear Fluid in Patients with Acute Ottis Media Antimicrob.//Agents Chemother. – 2003, Vol.47, №9, P.2987 – 2989
8. Лазарева Н.Б., Архипов В.В., Кукес В.Г. Фармакодинамика антибактериальных препаратов.//Фармация. – 2006,
9. Яковлев В.С. Оптимизация фармакодинамики антимикробных средств: стратегия режима дозирования меропенема.//Инфекции и антимикробная терапия. – 2005, Т.7,№2, С.54-56
10. Навашин. С.М., Навашин П.С. Полусинтетические пенициллины: значение в современной антибиотикотерапии инфекций.//Антибиотики и химиотерапия. – 1993,Т.38,№12,С. 21-26
11. Яковлев С.В. Современное значение цефалоспоринов в стационаре. //Рос.Мед.Журн., Антибиотики. – 2005, Т.13, №10, С.25-29
12. Яковлев С.В. Клиническая фармакология цефалоспоринов IV поколения. // Рос.Мед.Журн., Антибиотики. Инфекция. – 1998,Т6,№ 22, с.
13. Яковлев В.П., Яковлев С.В. Цефпиром - антибиотик группы цефалоспоринов четвертого поколения. //Антибиотики и химиотерапия. – 1996, Т.41,№1,С.27 – 37
14. Barradell LB, Bryson HM. Cefepime. A review of its antibacterial activity, pharmacokinetic properties and therapeutic use. //Drugs. – 1994,Vol. 47, P.471-505.
15. Rybak M. The pharmacokinetic profile of a new generation of parenteral cephalosporin. //Am. J. Med. – 1996, Vol. 100 (Suppl. 6A), P.39-44
16. Van der Auwera P, Santella PJ. Pharmacokinetics of cefepime: a review. //J. Antimicrob. Chemother. – 1993, Vol. 32 (Suppl. B), P.103-116
17. Baldwin DR. The penetration of the fourth generation parenteral cephalosporins. //J. Chemotherapy. – 1996, Vol. 8 (Suppl. 2), P. 71-82
18. Craig WA. The pharmacokinetics of cefpirome: rationale for a twelve-hour dosing regimen. //Scand. J. Infect. Dis. – 1993, Vol. 91, P. 33-40
19. Камнев Ю.В. Новые режимы введения цефалоспоринов и аминогликозидов: связь фармакодинамики и фармакокинетики//Антибиотики и химиотерапия. – 1992,Т.37,№2,С.44-49
20. Навашин С.М., Фомина И.П., Сазыкин Ю.О. Антибиотики группы аминогликозидов. М.: Медицина, 1977, С.5-29, 94-103.
21. Навашин С.М., Фомина И.П. Рациональная антибиотикотерпия. М.: Медицина, 1982, С.214-227, 248-270.
22. Фомина И.П. Современные аминогликозиды: значение в инфекционной патологии. Особенности действия.//РМЖ, Антибиотики. – 1997, Т 5,№ 21,с.47-56
Перепечатка материалов без ссылки на наш сайт запрещена